Tóm tắt
Siêu âm là một công cụ chẩn đoán quan trọng trong đánh giá tụy vì tính chất không xâm lấn, không sử dụng tia xạ, cung cấp khả năng tạo ảnh thời gian thực và độ phổ biến rộng rãi. Mặc dù siêu âm tụy rất hữu ích, phương pháp này thường có hiệu quả hạn chế do giải phẫu phức tạp của tụy và các cấu trúc quanh tụy, điều này tất yếu dẫn đến các lỗi chẩn đoán.
Các tác giả tóm tắt những bài học kinh nghiệm rút ra từ các quy trình đảm bảo chất lượng tại một trung tâm chăm sóc tuyến cuối có lượng bệnh nhân lớn. Các lỗi được phân loại một cách hệ thống thành: lỗi nhận thức, lỗi diễn giải, lỗi truyền tải thông tin và lỗi quy trìznh. Mỗi loại lỗi được thảo luận kèm theo các nghiên cứu ca bệnh chi tiết từ thực tế lâm sàng để nhấn mạnh các bẫy thường gặp và tác động của chúng đối với việc quản lý người bệnh.
Lỗi nhận thức xảy ra khi người thực hiện bỏ sót các dấu hiệu bệnh lý kín đáo do giải phẫu phức tạp. Lỗi diễn giải phát sinh từ việc đánh giá sai về ý nghĩa lâm sàng của các bất thường nhìn thấy được, trong khi lỗi truyền tải thông tin bắt nguồn từ việc trao đổi bệnh sử không đầy đủ hoặc xem xét chưa tối ưu các kết quả chẩn đoán hình ảnh trước đó. Lỗi quy trình phản ánh các vấn đề hệ thống liên quan đến giao thức siêu âm và kỹ thuật quét.
Các tác giả ủng hộ việc cần có hiểu biết thấu đáo về hình ảnh giải phẫu siêu âm tụy bình thường và các biến thể, đồng thời nhấn mạnh tầm quan trọng của việc đối chiếu các phát hiện trên siêu âm với kết quả của các phương tiện chẩn đoán hình ảnh khác để cải thiện độ chính xác chẩn đoán. Họ cũng nêu bật sự cần thiết phải sử dụng đầu dò siêu âm độ phân giải cao, áp dụng công nghệ mới và thực hiện kỹ thuật khảo sát tỉ mỉ như những chiến lược thực tế có giá trị để giảm thiểu lỗi chẩn đoán.
Thông qua phân tích chi tiết các ca bệnh, bài tổng quan này chứng minh rằng các biện pháp đảm bảo chất lượng có hệ thống và việc đào tạo liên tục có thể giảm đáng kể các lỗi chẩn đoán. Những nỗ lực này đóng vai trò then chốt trong việc đảm bảo chẩn đoán chính xác và tối ưu hóa kết cục cho bệnh nhân.
Hình 1. Giải phẫu tụy bình thường ở ba bệnh nhân. (A) Hình ảnh siêu âm cắt ngang ở một bệnh nhân 35 tuổi cho thấy nhu mô tụy đồng nhất, không nhiễm mỡ. Đầu tụy (đầu mũi tên) nằm kề sát tá tràng (mũi tên dài), trong khi cổ và thân tụy (mũi tên ngắn) lần lượt nằm phía trước hội lưu tĩnh mạch cửa (PVC) và tĩnh mạch lách (SV). (B) Hình ảnh siêu âm cắt ngang đuôi tụy (PT) ở một bệnh nhân 63 tuổi, sử dụng lách (mũi tên ngắn) làm cửa sổ âm. Đuôi tụy nằm giữa lách và thận (mũi tên dài). Tĩnh mạch lách (đầu mũi tên) chạy dọc theo bờ sau của đuôi tụy; phần đuôi tụy này tăng âm so với lách do nhiễm mỡ. (C) Hình ảnh siêu âm cắt dọc ở cùng bệnh nhân trong hình A cho thấy mỏm móc (mũi tên) nằm phía sau tĩnh mạch mạc treo tràng trên (SMV) và phía trước tĩnh mạch chủ dưới (IV). (D) Hình ảnh siêu âm cắt ngang ở một bệnh nhân 40 tuổi cho thấy ống tụy bình thường (mũi tên).
Hình 2. Các tư thế bệnh nhân thường dùng trong siêu âm tụy. Tư thế nằm ngửa cho phép đánh giá toàn bộ tụy trên mặt cắt ngang và dọc qua cửa sổ dưới mũi ức. Việc đặt bệnh nhân ở tư thế chếch sau phải và nằm nghiêng phải cho phép quét đầu tụy và mỏm móc hoặc đuôi tụy, tùy thuộc vào việc đặt đầu dò lần lượt tại vị trí dưới mũi ức hay vùng hông trái. Tư thế ngồi có thể giúp quan sát tụy tốt hơn khi các cách tiếp cận trước đó bị hạn chế.
Hình 3. Hình ảnh siêu âm cắt ngang tụy (mũi tên) thu được bằng cách sử dụng dạ dày chứa đầy nước làm cửa sổ âm; phương pháp này giúp tăng cường khả năng quan sát các tổn thương nhờ cải thiện sự truyền âm qua môi trường dịch.
Hình 4. Tụy hình nhẫn ở trẻ 10 tháng tuổi nhập viện vì nôn. (A) Hình siêu âm cắt ngang cho thấy ống tụy (PD) bị giãn với khí trong lòng ống (mũi tên), dấu hiệu này đã được phát hiện. Phần đầu tụy to kế cận (các đầu mũi tên) bao quanh đoạn 2 tá tràng (D2) đã bị bỏ sót. (B) Hình siêu âm cắt ngang cho thấy đoạn gần của D2 bị giãn do tắc nghẽn bởi mô tụy bao quanh, dấu hiệu này cũng bị bỏ sót. Khí trong ống tụy lan rộng (mũi tên) cũng được quan sát thấy.
Hình 5. Bỏ sót bệnh lý ác tính ở đầu và thân tụy, với các dấu hiệu hình ảnh thứ phát, ở một bệnh nhân 67 tuổi. (A) Hình ảnh siêu âm cắt ngang tư thế chếch sau phải cho thấy một vùng lồi bờ không rõ giới hạn ở đầu và thân tụy (các đầu mũi tên) kèm theo teo đuôi tụy (mũi tên), đây là một dấu hiệu bổ trợ quan trọng của bệnh lý ác tính tiềm ẩn. Mặc dù giãn ống tụy thường gặp đi kèm với teo phần xa trong các bệnh lý ác tính, nhưng dấu hiệu này không rõ ràng trong trường hợp này. (B) Hình ảnh siêu âm cắt ngang tư thế chếch sau phải cho thấy huyết khối tĩnh mạch lách (mũi tên), một phát hiện bị bỏ sót khác liên quan đến sự xâm lấn của khối u, và teo đuôi tụy (mũi tên). (C) Hình ảnh CT cắt ngang thì tĩnh mạch cửa giúp xác nhận chẩn đoán bệnh lý ác tính nguyên phát kèm huyết khối tĩnh mạch lách (các đầu mũi tên) và teo đuôi tụy (mũi tên). Các nốt di căn gan cũng hiện diện (không được hiển thị).
Hình 6. U tân sinh dạng nang ở mỏm móc tụy của một bệnh nhân 77 tuổi. (A) Hình ảnh siêu âm cắt dọc mỏm móc cho thấy một khối u dạng nang (mũi tên dài) lớn hơn 3 cm, nằm sâu hơn so với tĩnh mạch mạc treo tràng trên (SMV) (mũi tên ngắn). Khối u giảm âm và có bờ không rõ nét do các thông số hình ảnh chưa tối ưu, bao gồm độ sâu quá lớn và vị trí vùng hội tụ (đầu mũi tên), dẫn đến bỏ sót chẩn đoán. (B) Các hình ảnh siêu âm ở chế độ chia đôi màn hình cắt ngang (trái) và cắt dọc (phải) của mỏm móc cho thấy khối u dạng nang hiện rõ (các mũi tên dài) nằm sâu hơn SMV (mũi tên ngắn) sau khi tối ưu hóa kỹ thuật, bao gồm giảm độ sâu, điều chỉnh lại vị trí vùng hội tụ (các đầu mũi tên), độ lợi (gain) phù hợp để giảm ảnh giả, và cải thiện sự tiếp xúc của đầu dò.
Hình 7. Lách phụ trong tụy ở một bệnh nhân 32 tuổi. Các hình ảnh siêu âm chia đôi màn hình cắt dọc (trái) và cắt ngang (phải) của đuôi tụy (mũi tên) cho thấy một nốt đồng âm (các đầu mũi tên). Việc tụy không bị nhiễm mỡ khiến nốt này trở nên kém rõ ràng hơn và cần đối chiếu với CT để nhận diện. Phim CT cắt ngang ở thì động mạch và thì tĩnh mạch cửa (Hình S3) được thực hiện vài năm trước đó cho thấy một tổn thương giới hạn rõ ở đuôi tụy với các đặc điểm ngấm thuốc giống hệt lách, xác nhận chẩn đoán khả dĩ là lách phụ trong tụy. Việc xem xét hồi cứu khảo sát siêu âm ban đầu được thực hiện 8 năm trước đó đã phát hiện cùng một nốt đẳng âm trong tụy, nốt này đã bị bỏ sót nhưng sau đó được nhận diện sau khi đối chiếu với các phát hiện trên CT.
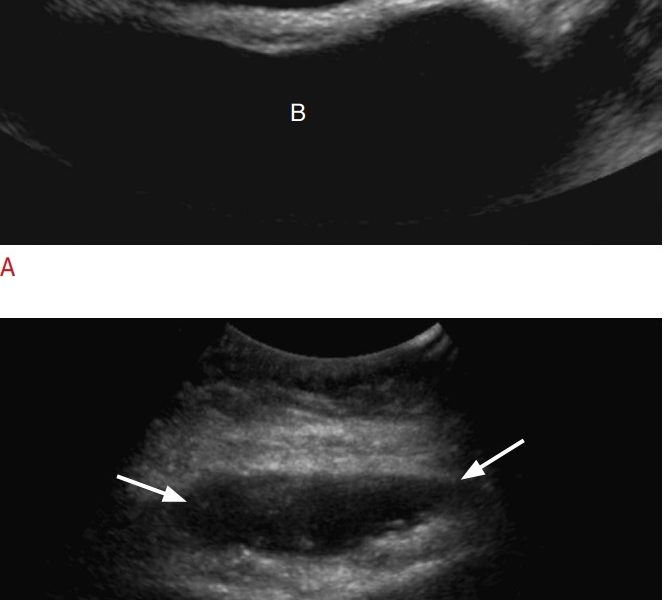
Hình 8. Đuôi tụy có bờ phân thùy ở một bệnh nhân 52 tuổi. (A) Các hình ảnh siêu âm chia đôi màn hình cắt dọc và cắt ngang của đuôi tụy thu được qua mặt trong của lách cho thấy dạng phân thùy bình thường (các mũi tên) của tụy, hình ảnh này đã bị chẩn đoán nhầm là một tổn thương khu trú tại rốn lách do góc chùm tia và khả năng quan sát hạn chế phần còn lại của tụy. (B) Hình ảnh CT cắt ngang từ lần chụp trước đó gần đây xác nhận sự hiện diện của dạng phân thùy tụy bình thường (mũi tên), nêu bật tầm quan trọng của việc đối chiếu với các phát hiện trên hình ảnh cắt lớp và sự cần thiết của nhiều mặt phẳng quét trên siêu âm để xác định mối liên quan của phần đuôi tụy phân thùy với phần còn lại của tụy nhằm ngăn ngừa chẩn đoán nhầm.
Hình 9. Sự lõm vào của lớp mỡ khu trú bị nhầm là u tân sinh tụy ở một bệnh nhân 71 tuổi. (A) Hình ảnh siêu âm cắt ngang tụy cho thấy một nốt giảm âm (mũi tên), được báo cáo là u tân sinh dạng đặc, tại phần trước của thân tụy. (B) Các phát hiện trên hình ảnh CT cắt ngang không tiêm thuốc cản quang trước đó đã xác nhận tổn thương nghi ngờ này (mũi tên) đại diện cho sự lõm vào của lớp mỡ khu trú do sự liên tục của nó với lớp mỡ quanh tụy. Chẩn đoán này đã không được báo cáo cụ thể trên CT do tính chất lành tính của tổn thương và vì nó được coi là một phát hiện bình thường trên hình ảnh CT. Các hình ảnh siêu âm theo dõi cho thấy không có sự thay đổi nào.
Hình 10. Bệnh lý ác tính nguyên phát tại tụy bị chẩn đoán nhầm là lách phụ ở bệnh nhân 65 tuổi nhập viện vì đau thượng vị dai dẳng. Hình siêu âm cắt dọc lách cho thấy tổn thương quanh lách (mũi tên) với bờ không đều. Siêu âm Doppler màu (không hiển thị) cho thấy tăng sinh mạch máu nổi bật ở ngoại vi và bên trong. Tổn thương được chẩn đoán là lách phụ trên siêu âm mặc dù có các đặc điểm không điển hình và phát hiện nhiều tổn thương gan gợi ý di căn. Mô tụy nhiễm mỡ kế cận (các đầu mũi tên) đã không được phát hiện. Các phát hiện trên CT thì động mạch theo dõi (Hình S4) xác nhận tổn thương là bệnh lý ác tính nguyên phát tại tụy. Tĩnh mạch lách bị huyết khối được thấy trên CT thì tĩnh mạch nhưng bị bỏ sót trên siêu âm.
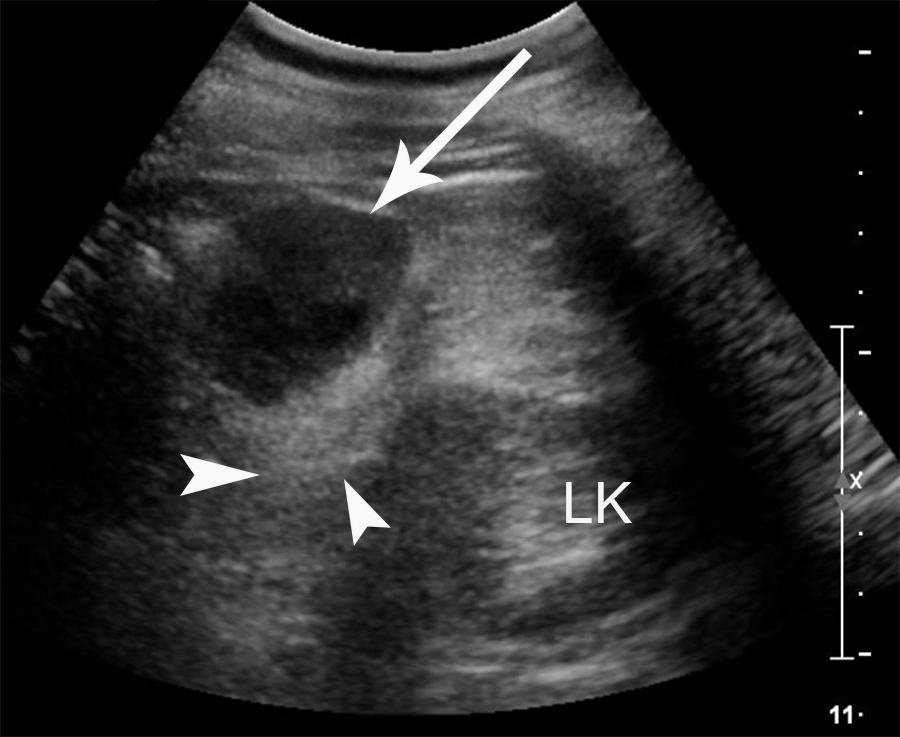
Hình 11. U thần kinh nội tiết đuôi tụy bị chẩn đoán nhầm là khối u tuyến thượng thận ở bệnh nhân 73 tuổi. Hình siêu âm cắt ngang cho thấy một tổn thương dạng đặc-nang giới hạn rõ (mũi tên) nằm cạnh lách (không hiển thị) với vẻ gần kề thận trái (LK). Tổn thương được diễn giải là u tuyến thượng thận do vị trí nằm trên thận của nó. Mô tụy nhiễm mỡ kế cận (các đầu mũi tên) đã bị bỏ sót.
Hình 12. U nhầy nhú trong ống tụy (IPMN) nhánh bên ở đuôi tụy có chứa nốt thành và bị chẩn đoán nhầm là nang thận trái phức tạp ở bệnh nhân 80 tuổi có tiền sử ung thư biểu mô tế bào thận phải. (A) Các hình ảnh siêu âm cắt ngang và cắt dọc chia đôi màn hình cho thấy tổn thương dạng nang giới hạn rõ (các mũi tên) với nốt thành tăng âm xuất phát từ tụy (đầu mũi tên) nhưng nằm rất gần thận trái (LK) do đè ép đầu dò. Việc không nhận ra sự vắng mặt của dấu hiệu vuốt (từ thận) càng góp phần dẫn đến chẩn đoán nhầm. (B) Hình siêu âm theo dõi 6 tháng sau cho thấy rõ hơn nguồn gốc của tổn thương (mũi tên) từ đuôi tụy (đầu mũi tên) nhờ áp dụng kỹ thuật đè ép đầu dò từng mức độ, giúp đẩy tổn thương ra xa thận và lách kế cận. Trên chụp cộng hưởng từ mật tụy (không hiển thị) thực hiện vài năm trước đó, tổn thương đuôi tụy, khi đó nhỏ hơn và sau đó bị mất dấu theo dõi, đã được ghi nhận.
Hình 13. Giả phình động mạch lách bị chẩn đoán nhầm là u tân sinh tụy dạng đặc-nang ở bệnh nhân 68 tuổi có tiền sử té ngã gần đây. (A) Hình siêu âm cắt dọc cho thấy một tổn thương dạng đặc-nang (mũi tên dài) gần lách ban đầu bị chẩn đoán nhầm là u tân sinh đuôi tụy (mũi tên ngắn). Tuy nhiên, không có khảo sát siêu âm Doppler màu nào được thực hiện, và hình ảnh không đồng nhất của lách (các đầu mũi tên) đã không được đánh giá đúng mức. (B) Hình ảnh Doppler màu thu được tại lần siêu âm theo dõi vài ngày sau đó do đau dai dẳng vùng thượng vị trái cho thấy tổn thương được cho là ở tụy thực chất là giả phình mạch (mũi tên) liên quan đến động mạch lách. Chẩn đoán được xác nhận trên CT theo dõi (Hình S7).
Hình 14. U tân sinh dạng nang thanh dịch của tụy bị nhầm là thận trái teo nhỏ ở một phụ nữ 86 tuổi bị sa sút trí tuệ, người đã hiến thận trái hơn 10 năm trước. Hình siêu âm cắt dọc cho thấy tổn thương dạng nang nhiều hốc (mũi tên) nằm trước tĩnh mạch lách (đầu mũi tên). Nguồn gốc thực sự của tổn thương từ đuôi tụy đã bị bỏ sót, dẫn đến chẩn đoán nhầm là thận trái teo nhỏ có nhiều nang. Sai sót này càng trầm trọng hơn do không xem lại tiền sử cắt thận trái trước đó của bệnh nhân. Các phát hiện trên MRI theo dõi xác nhận chẩn đoán u tân sinh dạng nang thanh dịch tại đuôi tụy (Hình S8).
Hình 15. Mô lách lạc chỗ trong tụy (Splenosis) bị chẩn đoán nhầm là lách phụ hoặc tổn thương tụy trong quá trình siêu âm tầm soát định kỳ (không hiển thị) ở bệnh nhân 69 tuổi bị viêm gan B và có tiền sử mở bụng trước đó do vỡ lách. (A) Hình ảnh thì động mạch từ CT cho thấy một khối giới hạn rõ (mũi tên) với các đặc điểm ngấm thuốc tương tự như mong đợi ở lách tự nhiên, gợi ý chẩn đoán mô lách lạc chỗ trong tụy. Tuy nhiên, do đã cắt lách trước đó, bác sĩ chỉ định yêu cầu xác nhận thêm chẩn đoán bằng siêu âm cản quang (CEUS) hoặc xạ hình keo lưu huỳnh. (B) Hình ảnh CEUS cho thấy các đặc điểm ngấm thuốc tương tự như ở lách trong tất cả các thì, bao gồm sự lưu giữ chất tương phản (các mũi tên) trong các thì muộn. MI = chỉ số cơ.
Hình 16. Ung thư biểu mô tuyến lớn ở mỏm móc tụy bị bỏ sót trên siêu âm ở bệnh nhân 74 tuổi bị đau bụng. Hình siêu âm cắt ngang cho thấy tụy có vẻ bình thường. Tá tràng giãn căng (mũi tên) và dạ dày (các đầu mũi tên) kế cận đã bị bỏ sót; sự bỏ sót này lẽ ra có thể chỉ điểm cho một khối u gây tắc nghẽn tiềm ẩn. Mỏm móc đã không được đánh giá đầy đủ. CT theo dõi thực hiện 2 ngày sau do đau bụng dai dẳng đã phát hiện một khối 5 cm tại mỏm móc (Hình S9).
Hình 17. U nhầy nhú trong ống tụy (IPMN) nhánh bên ở bệnh nhân 72 tuổi. (A) Hình siêu âm cắt ngang ban đầu của tụy sử dụng đầu dò cong cho thấy một nang có vẻ là đơn hốc kích thước 0,7 cm (mũi tên) ở thân tụy. (B) Tại lần siêu âm theo dõi 3 tháng sau, đầu dò phẳng độ phân giải cao đã được sử dụng để đánh giá thêm, lúc này tổn thương (mũi tên) được mô tả chính xác hơn là một tổn thương dạng nang phân thùy kích thước 1,6 cm với một vách mỏng. Những phát hiện này nêu bật tầm quan trọng của việc lựa chọn đầu dò trong một số tình huống nhất định, có thể giúp cải thiện việc xác định đặc điểm của cấu trúc hoặc tổn thương tương đối nông. Các phát hiện trên chụp cộng hưởng từ mật tụy sau đó (không hiển thị) xác nhận các phát hiện siêu âm về IPMN nhánh bên.