TÓM TẮT NHANH
Lạc chỗ tế bào thần kinh là sự hiện diện của các tế bào thần kinh ở bất kỳ vị trí nào khác ngoài vỏ não, gây ra bởi sự di trú bất thường trong quá trình phát triển của thai nhi.
Nốt lạc chỗ chất xám quanh não thất (periventricular nodular heterotopia) (PNH), là kết quả của sự phát triển bất thường lớp biểu mô thần kinh (neuroependyma). PNH bao gồm các tập hợp tế bào thần kinh và tế bào thần kinh đệm sắp xếp lộn xộn, nằm dọc theo thành các não thất bên. Chúng có thể đơn độc hoặc đi kèm với các bất thường khác của hệ thần kinh trung ương.
Hầu hết bệnh nhân mắc PNH biểu hiện bằng các cơn co giật và/hoặc chậm phát triển, với mức độ nghiêm trọng và tuổi khởi phát khác nhau.
Mặc dù việc chẩn đoán tiền sản PNH bằng siêu âm đã được báo cáo trong y văn nhưng nhìn chung tình trạng này thường bị bỏ sót trong các đợt siêu âm sàng lọc thai nhi.
Các biểu hiện của PNH bao gồm:
– Dãn não thất bên 1 hoặc 2 bên
– Thành não thất bên không đều
– Một hoặc nhiều nốt hồi âm lồi vào lòng não thất
– Sừng trán và thân các não thất bên có dạng vuôngThành não thất không đều và các nốt lồi vào lòng não thất là những dấu hiệu hình ảnh kinh điển gợi ý PNH. Do độ phân giải tương phản kém của siêu âm thai, các dấu hiệu này có thể bị bỏ sót và PNH có khả năng bị chẩn đoán thiếu ngay cả khi thực hiện các khảo sát chuyên sâu. Chúng tôi mô tả một dấu hiệu mới: sừng trán và thân của não thất bên có dạng vuông và bờ không đều, dễ phát hiện hơn trên siêu âm tiền sản và rất gợi ý PNH. Dấu hiệu này nên được tìm kiếm khi siêu âm tiền sản trong các tình huống đã biết có liên quan đến PNH (có giãn não thất, bất sản thể chai và, như quan sát trong loạt ca của chúng tôi, giãn hố sau).
https://drive.google.com/file/d/1gQtIofOZgJz1o14JEaScGip40SkQhGKr/view?usp=sharing
DOI: 10.1002/uog.12340
TOÀN VĂN
Nốt lạc chỗ chất xám quanh não thất trên siêu âm tiền sản và cộng hưởng từ
Siêu âm Sản Phụ Khoa 2013; 42: 149 – 155
Được xuất bản trên thư viện trực tuyến Wiley (wileyonlinelibrary.com). DOI: 10.1002/uog.12340
E. BLONDIAUX*, C. SILEO*, C. NAHAMA-ALLOUCHE*, M. L. MOUTARD†, A. GELOT‡, J. M. JOUANNIC§, H. DUCOU LE POINTE* và C. GAREL*
*Khoa chẩn đoán hình ảnh, Bệnh viện Trousseau, Hệ thống Bệnh viện Đại học Đông Paris (APHP), Đại học Pierre và Marie Curie, Paris VI, Pháp; †Khoa Thần kinh Nhi, Bệnh viện Trousseau, Hệ thống Bệnh viện Đại học Đông Paris (APHP), Đại học Pierre và Marie Curie, Paris VI, Pháp; ‡Khoa Bệnh lý Thần kinh, Khoa Giải phẫu và Tế bào học Bệnh lý, Bệnh viện Trousseau, Hệ thống Bệnh viện Đại học Đông Paris (APHP), Đại học Pierre và Marie Curie, Paris VI, Pháp; §Trung tâm Chu sinh, Trung tâm Chẩn đoán tiền sản đa chuyên khoa Đông Paris, Bệnh viện Trousseau, Hệ thống Bệnh viện Đại học Đông Paris (APHP), Đại học Pierre và Marie Curie, Paris VI, Pháp
TỪ KHÓA: bất thường di trú thần kinh; dị dạng não; chẩn đoán tiền sản
TÓM TẮT
Mục tiêu mô tả các dấu hiệu trên siêu âm và cộng hưởng từ (MRI) gợi ý nốt lạc chỗ chất xám quanh não thất (periventricular nodular heterotopia – PNH).
Phương pháp Đây là một loạt ca bệnh hồi cứu bao gồm các thai nhi được chuyển đến cơ sở của chúng tôi để chụp cộng hưởng từ não từ năm 2007 đến năm 2012, được chẩn đoán mắc PNH và đã được xác nhận bằng cộng hưởng từ sau sinh hoặc khám nghiệm tử thi. Loại PNH, tình trạng giãn não thất kèm theo và các dị tật bẩm sinh đi kèm đều được báo cáo.
Kết quả Nghiên cứu bao gồm 11 thai nhi (chín nữ, hai nam) với tuổi thai trung bình lúc chẩn đoán là 31 tuần (dao động từ 23–34 tuần). Các tổn thương PNH có kích thước nhỏ và lan tỏa (n = 7), lớn và nhiều (n = 1) hoặc đơn độc (n = 3). Khảo sát siêu âm chuyên sâu được thực hiện trước khi chụp cộng hưởng từ thai nhi đã bỏ sót chẩn đoán trong bốn trường hợp (một trường hợp lan tỏa và ba trường hợp đơn độc); một lần siêu âm bổ sung được thực hiện sau khi chụp cộng hưởng từ đã chẩn đoán được PNH ở hai trong số bốn trường hợp này. Giãn não thất xuất hiện trong sáu trường hợp (bốn trường hợp một bên và hai trường hợp hai bên). PNH biểu hiện trong tất cả các trường hợp dưới dạng các nốt có hồi âm trung gian, lồi vào trong lòng não thất. Trong tất cả các trường hợp PNH lan tỏa, sừng trán và thân não thất bên có dạng vuông trên mặt cắt coronal, với bờ không đều trên mặt cắt axial. Các dị tật bẩm sinh não kèm theo được quan sát thấy trong bảy trường hợp, bao gồm bất sản thể chai (n = 4, với các bất thường khác kèm theo trong hai trường hợp) và nang hố sau (retrocerebellar cyst) (n = 3). Bất thường ngoài não cũng xuất hiện trong hai trường hợp. Cộng hưởng từ mẹ được thực hiện ở năm trong số sáu trường hợp PNH nhỏ và lan tỏa đơn thuần ở thai nhi nữ, đã cho thấy PNH ở hai trong số các trường hợp này.
Kết luận PNH thường bị chẩn đoán sót trên siêu âm tiền sản, ngay cả trong khảo sát chuyên sâu. Thành não thất không đều trên mặt cắt axial và não thất bên có dạng vuông không đều trên mặt cắt coronal là những dấu hiệu gợi ý PNH trên siêu âm thai. Copyright © 2012 ISUOG. Published by John Wiley & Sons Ltd.
GIỚI THIỆU
Lạc chỗ tế bào thần kinh là sự hiện diện của các tế bào thần kinh ở bất kỳ vị trí nào khác ngoài vỏ não, gây ra bởi sự di trú bất thường trong quá trình phát triển thai nhi. Theo phân loại được cập nhật gần đây của Barkovich và cộng sự¹, thể phổ biến nhất, nốt lạc chỗ chất xám quanh não thất (periventricular nodular heterotopia) (PNH), là kết quả của sự phát triển bất thường lớp biểu mô thần kinh (neuro-ependyma). PNH bao gồm các tập hợp tế bào thần kinh và tế bào thần kinh đệm sắp xếp lộn xộn, nằm dọc theo thành các não thất bên. Chúng có thể đơn độc (được phân loại về mặt di truyền thành các dạng liên kết và không liên kết với nhiễm sắc thể X) hoặc đi kèm với các bất thường khác của hệ thần kinh trung ương. Tỷ lệ mắc PNH trong dân số chung chưa được biết, nhưng PNH được báo cáo ở 11–20% bệnh nhân động kinh có bất thường vỏ não2,3. Hầu hết bệnh nhân mắc PNH biểu hiện bằng các cơn co giật và/hoặc chậm phát triển, với mức độ nghiêm trọng và tuổi khởi phát khác nhau4,5. Mặc dù việc chẩn đoán tiền sản PNH bằng siêu âm đã được báo cáo trong y văn6,8 nhưng nhìn chung tình trạng này thường bị bỏ sót trong các đợt siêu âm sàng lọc thai nhi.
Mục tiêu của chúng tôi là mô tả các dấu hiệu siêu âm tiền sản gợi ý PNH (và nên được chỉ định chụp cộng hưởng từ (MRI)) ở các thai nhi có chẩn đoán xác nhận sau sinh hoặc sau khám nghiệm tử thi.
PHƯƠNG PHÁP
Chúng tôi đã đưa vào nghiên cứu hồi cứu này các thai nhi được chuyển đến cơ sở của chúng tôi để chụp MRI não từ năm 2007 đến 2012 mà đáp ứng các tiêu chí sau: nốt lạc chỗ chất xám quanh não thất (periventricular nodular heterotopia) PNH được chẩn đoán trên hình ảnh tiền sản (MRI và đôi khi là siêu âm), có thể đơn độc hoặc đi kèm với các dị tật não hoặc ngoài não khác; PNH được xác nhận bằng MRI sau sinh hoặc bằng kết quả khám nghiệm tử thi. Các thai nhi nghi ngờ mắc PNH trên hình ảnh tiền sản nhưng không có xác nhận sau sinh hoặc sau khám nghiệm tử thi đều bị loại trừ. Nghiên cứu này đã được hội đồng đạo đức cấp phép.
Trước khi chụp MRI, siêu âm sản khoa được thực hiện qua ngả bụng với hệ thống siêu âm Toshiba (Aplio, Toshiba, Tokyo, Nhật Bản) có đầu dò 3.5 – 6-MHz. Phương pháp siêu âm ngả âm đạo (đầu dò 6-MHz) được sử dụng cho các thai nhi ngôi đầu. Tất cả đều được thực hiện bởi một bác sĩ chẩn đoán hình ảnh được đào tạo (C.G.) với 20 năm kinh nghiệm về chẩn đoán hình ảnh thai nhi. Tình trạng PNH có nhìn thấy được hay không trên siêu âm ở các mặt cắt axial đã được ghi lại. MRI thai nhi được thực hiện bằng hệ thống 1.5-Tesla (Achieva Philips Medical Systems, Best, Hà Lan) sử dụng coil mảng pha bụng. Các chuỗi xung hình ảnh bao gồm ít nhất chuỗi xung turbo spin-echo một lần chụp T2 (TR/TE (thời gian lặp/thời gian phản hồi), 15000/120 ms; trường nhìn tùy thuộc vào tuổi thai; độ dày lát cắt, 4 mm; khoảng cách, 2 mm; ma trận, 188 × 256) được thực hiện trên các mặt phẳng axial, sagittal và coronal một cách chính xác (strictly). Khi có bất thường đường giữa, các lát cắt T1 bổ sung sẽ được chụp trên mặt phẳng sagittal. Chẩn đoán PNH được gợi ý trên hình ảnh MRI nếu các tổn thương nằm quanh não thất, lồi vào trong lòng não thất và có cùng tín hiệu với chất xám trên tất cả các chuỗi xung.
Chúng tôi đã thu thập dữ liệu bao gồm tiền sử gia đình, giới tính thai nhi và tuổi thai tại thời điểm siêu âm và MRI. Chúng tôi đã xem lại các hình ảnh siêu âm và MRI tiền sản cũng như hình ảnh MRI sau sinh. PNH được phân tích hồi cứu về mặt kích thước và số lượng. Kích thước được coi là nhỏ khi < 2 mm. Các tổn thương lạc chỗ có thể đơn độc hoặc nhiều. PNH lan tỏa tương ứng với số lượng tổn thương quá lớn để có thể đếm chính xác. Thành của các não thất bên được kiểm tra và được coi là không đều khi có các vết lõm rõ ràng. Hình dạng của sừng trán và thân thất bên cũng được phân tích. Kích thước của các não thất cũng được ghi nhận: giãn não thất được định nghĩa PNH được phân tích hồi cứu về mặt kích thước và số lượng. Kích thước được coi là nhỏ khi < 2 mm. Các tổn thương lạc chỗ có thể đơn độc hoặc nhiều. PNH lan tỏa tương ứng với số lượng tổn thương quá lớn để có thể đếm chính xác. Thành của các não thất bên được kiểm tra và được coi là không đều khi có các vết lõm rõ ràng. Hình dạng của sừng trán và thân thất bên cũng được phân tích. Kích thước của các não thất cũng được ghi nhận: giãn não thất được định nghĩa khi đường kính ngã ba não thất (atrium) ≥ 10 mm ở một hoặc hai bên. Hơn nữa, khi các tổn thương PNH nhỏ và lan tỏa đơn độc được quan sát thấy ở thai nhi nữ, MRI của người mẹ sẽ được chỉ định, bao gồm ít nhất các chuỗi xung T1 hồi phục đảo ngược (inversion recuperation) coronal hoặc axial.
Phân tích di truyền đột biến FLNA đã được thực hiện trong hai trường hợp.
Khi cha mẹ quyết định chấm dứt thai kỳ, khám nghiệm tử thi sẽ được thực hiện. Nếu thai kỳ được tiếp tục, MRI sau sinh sẽ được thực hiện để xác nhận chẩn đoán PNH.
KẾT QUẢ
Trong giai đoạn nghiên cứu, tại cơ sở của chúng tôi có 16 thai nhi nghi ngờ mắc PNH trên MRI não. Năm trường hợp đã bị loại trừ do không thể xác nhận lạc chỗ chất xám sau sinh hoặc sau khám nghiệm tử thi (vì tự tiêu hoặc từ chối khám nghiệm). Mười một trường hợp đáp ứng các tiêu chí đã được đưa vào (Hình 1); những thai nhi này được chuyển đến sau khi siêu âm thường quy phát hiện một hoặc nhiều bất thường sau đây: giãn hố sau (increased fluid-filled space of the posterior fossa) (n = 4), giãn não thất (n = 5), bất sản thể chai (n = 4) và thành não thất không đều (n = 3, bao gồm một trường hợp người mẹ đã được biết là mắc PNH và mang đột biến gen FLNA).
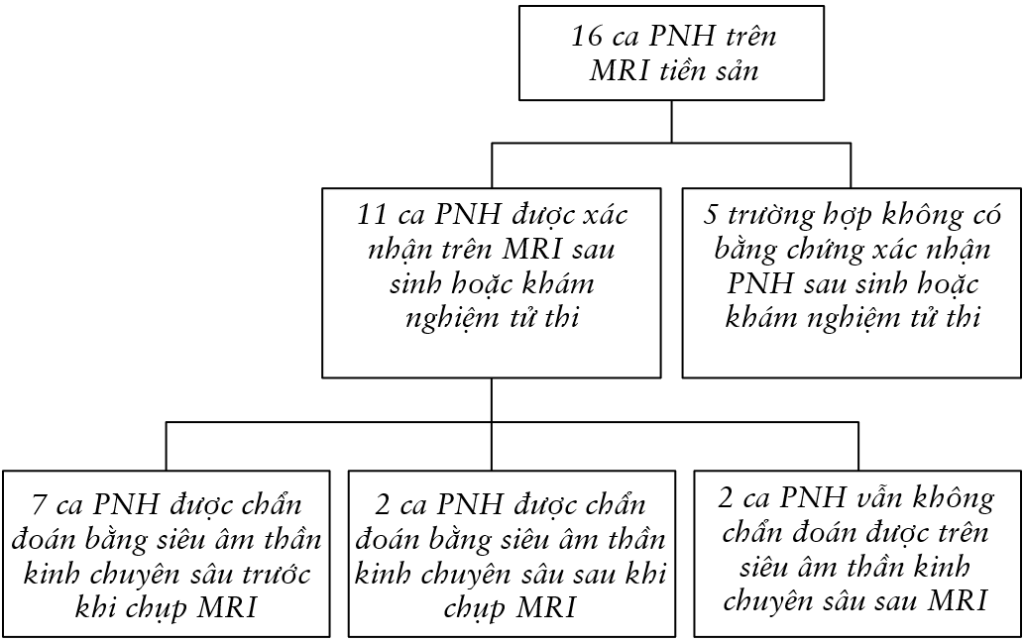
Hình 1 Lưu đồ tóm tắt quy trình đưa các thai nhi có nốt lạc chỗ chất xám quanh não thất vào nghiên cứu, cùng các phát hiện trên cộng hưởng từ (MRI) và siêu âm.
Khảo sát siêu âm chuyên sâu sau khi chụp MRI, được thực hiện trong cùng một ngày, tại tuổi thai trung bình là 31 tuần (dao động từ 23–34 tuần). Giới tính thai nhi, tiền sử gia đình và chi tiết về các dị tật bẩm sinh đi kèm được tóm tắt trong Bảng 1. Tất cả, trừ hai thai (Ca 6 và 11) đều là nữ. Các đặc điểm siêu âm của PNH và hình thái của các não thất bên tùy theo loại dị sản được tóm tắt trong Bảng 2.
PNH được chẩn đoán qua siêu âm chuyên sâu trước khi chụp MRI trong bảy trường hợp, bị bỏ sót trên siêu âm và được chẩn đoán lại trên MRI trong bốn trường hợp: trong Ca 1, các tổn thương PNH ở hai bên, nhỏ và lan tỏa, Ca 6 và 11 có một nốt nhỏ đơn độc và Ca 8 có một nốt lớn đơn độc. Một lần siêu âm khác được thực hiện sau MRI ở bốn ca bệnh này, cho phép nhận diện PNH bằng siêu âm ở Ca 1 và 8. Các nốt lạc chỗ nhỏ có thể nhìn thấy trên MRI ở Ca 6 và 11 không thể quan sát được bằng siêu âm.
Bảng 2 Phân tích các đặc điểm trên siêu âm của nốt lạc chỗ quanh não thất (PNH) và não thất bên ở 11 thai nhi được giới thiệu đến cơ sở của chúng tôi để chụp cộng hưởng từ não từ năm 2007 đến 2012.
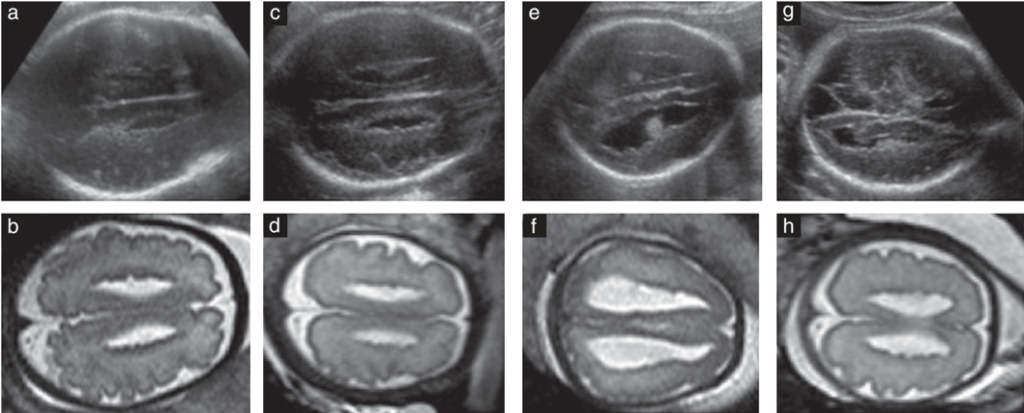
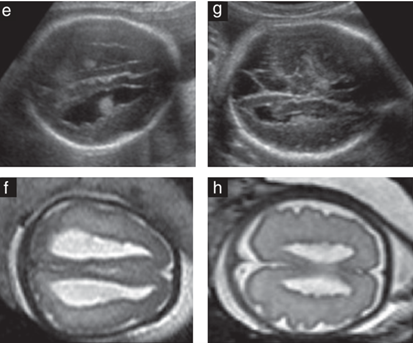
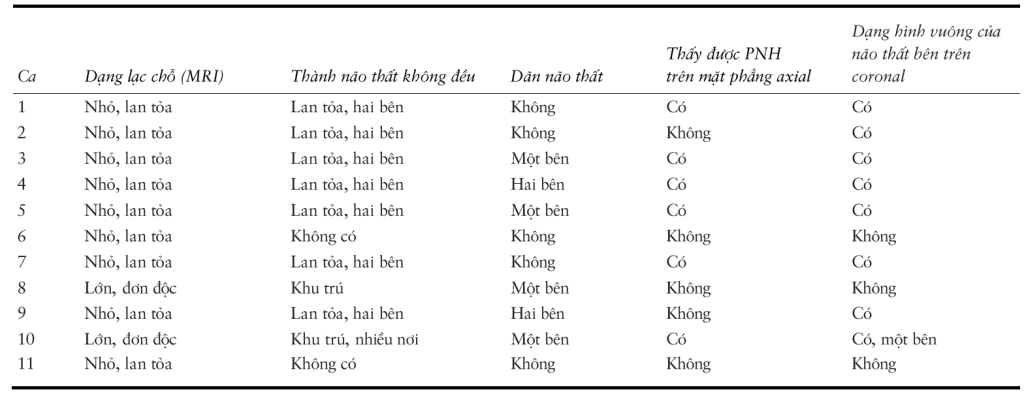
Hình 2 Các mặt cắt ngang trên siêu âm qua ngả bụng (a, c, e, g) và hình ảnh cộng hưởng từ (MR) T2 (b, d, f, h) ở mức thân thất bên của Ca 1 (a, b), Ca 3 (c, d), Ca 4 (e, f) và Ca 7 (g, h). Trong tất cả các ca, hình ảnh siêu âm và MR cho thấy thành não thất hai bên không đều và các nốt quanh não thất nhỏ, lan tỏa, có hồi âm trung gian và tín hiệu thấp.
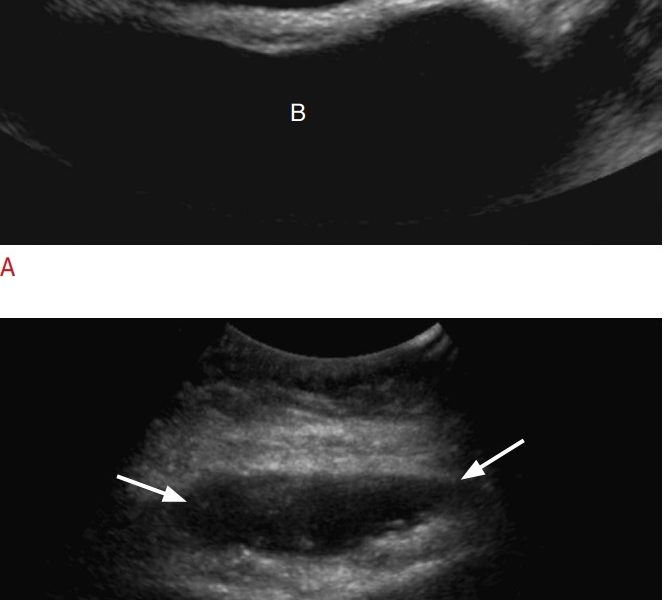
Phân tích hình ảnh siêu âm cho thấy như Bảng 2. (1) Trong sáu ca, siêu âm thấy giãn não thất một bên (n = 4) hoặc hai bên (n = 2). Giãn não thất một bên được quan sát thấy trong hai ca PNH kích thước lớn và trong hai ca PNH nhỏ, lan tỏa. (2) Khi PNH có thể nhìn thấy trên siêu âm, chúng xuất hiện dưới dạng các nốt có kích thước khác nhau lồi vào trong lòng não thất và có hồi âm trung gian. (3) Trong các ca PNH nhỏ và lan tỏa (n = 7), thành não thất bên không đều có thể nhìn thấy trên mặt cắt axial ở năm ca (giãn não thất xuất hiện ở ba trong số năm ca này) (Hình 2). Trong hai ca còn lại, bao gồm một ca giãn não thất hai bên và một ca không giãn não thất, không có bất thường nào nhìn thấy được trên mặt cắt axial. (4) Trong cả bảy ca PNH lan tỏa, sừng trán và thân của các não thất bên biểu hiện một hình thái đặc trưng, với bờ không đều và có dạng vuông (Hình 3). Hình thái này cũng được quan sát thấy chỉ ở một bên trong sừng trán bị giãn của Ca 10.
Có các bất thường não đi kèm trong bảy ca (Bảng 1). Ba trong số bốn ca có giãn hố sau (increased fluid-filled space in the posterior fossa), nhưng thực ra lại là một nang hố sau (retrocerebellar cyst). Bất sản thể chai được quan sát thấy trong bốn ca, bao gồm hai ca có loạn sản nắp đảo (opercular dysplasia). Đa hồi não nhỏ (polymicrogyria) thiểu sản thùy nhộng đi kèm được quan sát thấy trong một ca. Các dị tật ngoài não đi kèm cũng xuất hiện trong hai ca.
Trong tất cả các ca, PNH biểu hiện trên MRI dưới dạng các nốt quanh não thất lồi vào lòng não thất và đồng tín hiệu với chất xám trên các chuỗi xung T1 và T2. Trong các thể nhỏ và lan tỏa hai bên, các tổn thương PNH xuất hiện đặc biệt rõ nét trên các lát cắt axial T2 ở mức thân não thất bên (Hình 2). Hình thái vuông của các sừng trán và thân não thất, với bờ không đều, vốn đã nhìn thấy được trên hình ảnh siêu âm coronal, cũng được mô tả rõ trên các lát cắt coronal T2 (Hình 3).
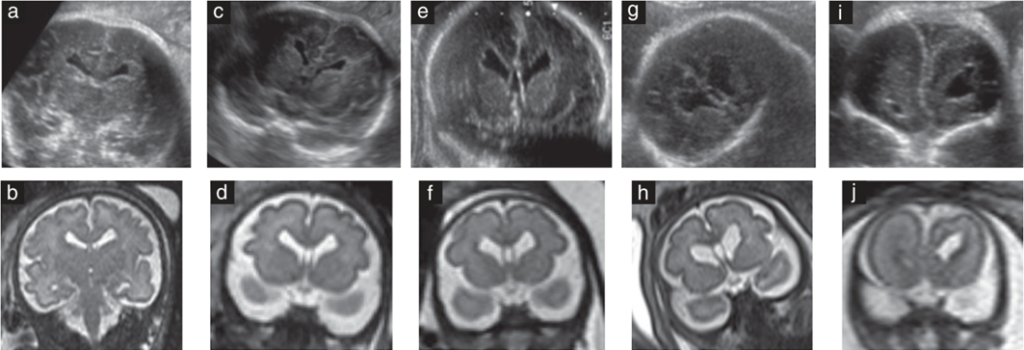
Hình 3 Mặt cắt coronal trên siêu âm (a, c, e, g, i) và cộng hưởng từ (MR) T2 (b, d, f, h, j) ở mức sừng trán hoặc thân các não thất bên ở Ca 1 (a, b), Ca 3 (c (siêu âm qua ngả âm đạo), d), Ca 7 (e, f), Ca 9 (g, h) và Ca 10 (i, j). Trong tất cả các ca, siêu âm và MR đều cho thấy hình thái vuông của các não thất bên. Ở Ca 10, cần lưu ý hình thái hình vuông của não thất chỉ nhìn thấy ở bên có giãn não thất.
MRI não người mẹ đã được thực hiện ở năm trong số sáu ca PNH đơn độc, nhỏ, lan tỏa ở thai nhi nữ, và cho thấy PNH ở người mẹ trong hai ca.
Trong hai ca (Ca 1, 2), đột biến FLNA đã được xét nghiệm và cho kết quả dương tính (Ca 1: sau khám nghiệm tử thi; Ca 2: trước sinh).
Sau khi tư vấn tiền sản, cha mẹ đã chọn chấm dứt thai kỳ ở sáu trong số mười một ca, những người còn lại tiếp tục thai kỳ. Kết quả MRI sau sinh hoặc khám nghiệm tử thi luôn xác nhận các phát hiện trên chẩn đoán hình ảnh tiền sản. Năm trẻ được sinh ra sống có sự phát triển thần kinh bình thường nhưng tất cả đều dưới 6 tuổi tại thời điểm viết bài; tuổi khởi phát các cơn co giật khác nhau ở các bệnh nhân mắc PNH.
THẢO LUẬN
Các nguyên bào thần kinh (neuroblasts) phát sinh từ vùng mầm (germinal matrix) (ở vùng dưới màng nội tủy) và hầu hết chúng di chuyển về phía vỏ não, đến các vị trí đã được xác định trước. Mô chất xám lạc chỗ là kết quả của sự ngừng di cư của các tế bào thần kinh.
PNH thường không được chẩn đoán trên siêu âm tiền sản thường quy. Tuy nhiên, theo kinh nghiệm của chúng tôi, ở các trẻ được chuyển đến cơ sở của chúng tôi, PNH thường xuyên được phát hiện trên MRI sau sinh. Khi PNH được phát hiện trên chẩn đoán hình ảnh tiền sản, trong hầu hết các ca, đó là nhờ MRI, được thực hiện vì một chỉ định khác. Trong nghiên cứu của chúng tôi, chỉ có ba phụ nữ được chuyển đến vì nghi ngờ PNH và thậm chí một khảo sát siêu âm thần kinh chuyên sâu được thực hiện trước MRI đã bỏ sót PNH trong bốn ca. Ở Ca 8, nốt đơn độc kích thước lớn chỉ nhìn thấy được trên mặt phẳng cạnh dọc giữa (parasagittal), vốn không được chụp đúng cách trong lần siêu âm trước MRI, và dễ dàng nhìn thấy trong lần kiểm tra thứ hai sau MRI. Tổn thương PNH nhỏ đơn độc, nằm dọc theo ngã ba não thất trong một thai nhi bị bất sản thể chai (Ca 6) và liền kề với một sừng trán trong một thai nhi khác bị bất sản thể chai (Ca 11), đã bị bỏ sót ngay cả khi xem lại, rất có thể là do không đủ độ phân giải tương phản. Ở Ca 1, với PNH nhỏ và lan tỏa, lạc chỗ chất xám gần như không thể nhìn thấy được ngay cả khi kiểm tra lại trên các lát cắt axial. Đáng chú ý là trong ca này, các não thất bên không bị giãn.
Rất ít bài báo cáo về các ca PNH được chẩn đoán bằng siêu âm tiền sản. Ba dấu hiệu siêu âm được coi là gợi ý PNH: thành não thất bên không đều, dải tăng âm quanh não thất và một hoặc nhiều nốt tăng âm quanh não thất, có xu hướng lồi vào trong lòng não thất.
Nghiên cứu của chúng tôi làm nổi bật một số điểm sau:
- PNH có thường có hồi âm trung gian hơn là tăng âm.
- Các tổn thương PNH nhỏ và lan tỏa có thể thấy được ở mặt cắt axial trên siêu âm, giống như trên MRI, ở mức thân các não thất bên (năm trong số bảy ca) và những hình ảnh này rất có giá trị.
- Các mặt coronal trên siêu âm có vai trò quan trọng trong chẩn đoán PNH. Hình dáng vuông và bờ không đều của sừng trán và thân các não thất bên được quan sát thấy trong tất cả các ca PNH lan tỏa hoặc nhiều nốt và dường như đại diện cho một hình thái điển hình của PNH. Dấu hiệu này không xuất hiện khi các não thất hầu như không được nhìn thấy (một trong hai sừng trán ở Ca 10). Các mặt cắt coronal phía trước không có giá trị trong các tổn thương PNH đơn lẻ, trừ khi nốt lạc chỗ liền kề với sừng trán. Một ca như vậy đã được Malinger và cộng sự báo cáo. Ở Ca 11, dấu hiệu này không xuất hiện vì sừng trán không bị giãn và do đó lạc chỗ chất xám đã bị bỏ sót. Sừng trán có hình vuông cũng được quan sát thấy trong bất sản vách trong suốt, nhưng trong trường hợp này, chúng dính vào nhau và các bờ không không đều. Mái của sừng trán hình vuông cũng gợi ý tật não trước không phân chia thể lobar, nhưng trong trường hợp này nó đi kèm với bất sản vách trong suốt và giãn não thất.
- PNH được báo cáo là thường đi kèm với giãn não thất. Thật thú vị, trong nghiên cứu của chúng tôi, giãn não thất không xuất hiện trong năm ca và chỉ dãn một bên trong hai ca có lạc chỗ hai bên.
- Trong ba trong số 11 ca, PNH đi kèm với một nang hố sau (retrocerebellar cyst).
Bờ thành não thất bị lõm thường được mô tả trên MRI rõ hơn trên siêu âm do độ phân giải tương phản mô mềm vượt trội. Tuy nhiên, PNH cũng có thể bị bỏ sót trên MRI thai nhi với độ nhạy và độ đặc hiệu của MRI trong việc phát hiện PNH đã được báo cáo lần lượt là 73% và 92%. Trên MRI, PNH xuất hiện dưới dạng các nốt quanh não thất lồi vào lòng não thất, đồng tín hiệu với chất xám trên tất cả các chuỗi xung. Lạc chỗ chất xám có biểu hiện hình thái rất giống nhau trên MRI tiền sản và MRI sau sinh.
Để tư vấn tiền sản chính xác cho cha mẹ, điều quan trọng là phải xác định lạc chỗ là đơn độc hay phát triển cùng với các dị tật bẩm sinh của não. Bất sản thể chai đã được báo cáo trong 19% trẻ em có nốt lạc chỗ chất xám. Nghiên cứu của chúng tôi đã bị bỏ sót hai ca trong bốn ca bất sản thể chai kèm lạc chỗ chất xám (Ca 6 và 11); điều này phù hợp với kết quả được báo cáo bởi Volpe và cộng sự nhưng khác với những gì Glenn và cộng sự đã báo cáo, theo đó ba ca lạc chỗ được phát hiện trên MRI tiền sản đã được nghi ngờ trên siêu âm. Hội chứng Aicardi là một bộ ba gồm co giật nhũ nhi (infantile spasms), bất sản thể chai và các vết khuyết màng mạch – võng mạc (chorioretinal lacunae), và lạc chỗ chất xám có thể hiện diện. Hội chứng này được cho là do đột biến de novo trong một gen liên kết X và gây tử vong ở nam giới có bộ nhiễm sắc thể 46,XY. Ở nữ giới mắc hội chứng Aicardi, chứng động kinh kháng trị phát triển theo thời gian. Lạc chỗ chất xám cũng có thể đi kèm với các bất thường ở hố sau và vỏ não (đa hồi não nhỏ).
Nhiều gen và đột biến liên quan đến PNH đã được xác định. Filamin A, được mã hóa bởi gen FLNA nằm trên nhiễm sắc thể X, đã được chứng minh đóng vai trò then chốt trong quá trình di trú của các nguyên bào thần kinh (neuroblast). Đáng chú ý, loạt ca của chúng tôi cho thấy tỷ lệ nữ giới chiếm ưu thế rõ rệt. Các đột biến ở gen FLNA có liên quan đến kiểu hình thường gặp nhất của lạc chỗ chất xám là PNH hai bên. Do đó, chúng tôi chỉ đề nghị chụp MRI cho người mẹ trong những trường hợp phát hiện PNH nhỏ và lan tỏa ở thai nữ. Tuy nhiên, các đột biến ở gen FLNA cũng đã được tìm thấy trong những kiểu hình ít gặp hơn, chẳng hạn như PNH một bên và hội chứng Ehlers–Danlos. PNH hai bên điển hình cũng được quan sát thấy ở những trường hợp có bất thường nhiễm sắc thể hoặc di truyền khác ngoài đột biến FLNA (đột biến ARFGEF2, hội chứng Williams và bất thường nhiễm sắc thể 5p).
Thông thường, nữ giới mắc PNH liên kết nhiễm sắc thể X có trí tuệ bình thường hoặc chỉ suy giảm trí tuệ nhẹ, kèm theo các cơn co giật khởi phát muộn. Nam giới thường tử vong trước sinh; nếu sống sót, họ sẽ biểu hiện các khiếm khuyết thần kinh và trí tuệ nghiêm trọng, mặc dù cũng đã có báo cáo về những trường hợp phát triển bình thường và bị động kinh.
Kết luận: thành não thất không đều và các nốt lồi vào lòng não thất là những dấu hiệu hình ảnh kinh điển gợi ý PNH. Do độ phân giải tương phản kém của siêu âm thai, các dấu hiệu này có thể bị bỏ sót và PNH có khả năng bị chẩn đoán thiếu ngay cả khi thực hiện các khảo sát chuyên sâu. Chúng tôi mô tả một dấu hiệu mới: sừng trán và thân của não thất bên có dạng vuông và bờ không đều, dễ phát hiện hơn trên siêu âm tiền sản và rất gợi ý PNH. Dấu hiệu này nên được tìm kiếm khi siêu âm tiền sản trong các tình huống đã biết có liên quan đến PNH (có giãn não thất, bất sản thể chai và, như quan sát trong loạt ca của chúng tôi, giãn hố sau).
LỜI CẢM ƠN
Chúng tôi xin ghi nhận sự hợp tác của các thành viên đội ngũ Y học bào thai thuộc Trung tâm Chẩn đoán Tiền sản đa chuyên khoa Đông Paris
TÀI LIỆU THAM KHẢO
- Barkovich AJ, Guerrini R, Kuzniecky RI, Jackson GD, Dobyns WB. A developmental and genetic classification for malformations of cortical development: update 2012. Brain 2012; 135: 1348 – 1369.
- Gungor S, Yalnizoglu D, Turanli G, Saatci I, Erdogan-Bakar E, Topcu M. Malformations of cortical development and epilepsy: evaluation of 101 cases (part II). Turk J Pediatr 2007; 49: 131 – 140.
- Battaglia G, Chiapparini L, Franceschetti S, Freri E, Tassi L, Bassanini S, Villani F, Spreafico R, D’Incerti L, GranataT. Periventricular nodular heterotopia: classification, epileptic history, and genesis of epileptic discharges. Epilepsia 2006; 47: 86 – 97.
- d’Orsi G, Tinuper P, Bisulli F, Zaniboni A, Bernardi B, Rubboli G, Riva R, Michelucci R, Volpi L, Tassinari CA, Baruzzi A. Clinical features and long term outcome of epilepsy in periventricular nodular heterotopia. Simple compared with plus forms. J Neurol Neurosurg Psychiatry 2004; 75: 873 – 878.
- Parrini E, Ramazzotti A, Dobyns WB, Mei D, Moro F, Veggiotti P, Marini C, Brilstra EH, Dalla Bernardina B, Goodwin L, Bodell A, Jones MC, Nangeroni M, Palmeri S, Said E, Sander JW, Striano P, Takahashi Y, Van Maldergem L, Leonardi G, Wright M, Walsh CA, Guerrini R. Periventricular heterotopia: phenotypic heterogeneity and correlation with Filamin A mutations. Brain 2006; 129: 1892 – 1906.
- Mitchell LA, Simon EM, Filly RA, Barkovich AJ. Antenatal diagnosis of subependymal heterotopia. AJNR Am J Neurora- diol 2000; 21: 296 – 300.
- Bargallo N, Puerto B, De Juan C, Martinez-Crespo JM, Lourdes Olondo M. Hereditary subependymal heterotopia associated with mega cisterna magna: antenatal diagnosis with magnetic resonance imaging. Ultrasound Obstet Gynecol 2002; 20: 86 – 89.
- Malinger G, Kidron D, Schreiber L, Ben-Sira L, Hoffmann C, Lev D, Lerman-Sagie T. Prenatal diagnosis of malformations of cortical development by dedicated neurosonography. Ultrasound Obstet Gynecol 2007; 29: 178 – 191.
- Barkovich A. Congenital malformations on the brain and skull. In Pediatric Neuroimaging, Barkovich AJ (ed). Lippincott Williams & Wilkins: Philadelphia, 2005, 291 – 439.
- Carabalona A, Beguin S, Pallesi-Pocachard E, Buhler E, Pellegrino C, Arnaud K, Hubert P, Oualha M, Siffroi JP, Khantane S, Coupry I, Goizet C, Gelot AB, Represa A, Cardoso C. A glial origin for periventricular nodular heterotopia caused by impaired expression of Filamin-A. Hum Mol Genet 2012; 21: 1004 – 1017.
- Pellicer A, Cabanas F, Perez-Higueras A, Garcia-Alix A, Quero J. Neural migration disorders studied by cerebral ultrasound and colour Doppler flow imaging. Arch Dis Child Fetal Neonatal Ed 1995; 73: F55 – 61.
- Barkovich AJ, Kuzniecky RI. Gray matter heterotopia. Neurology 2000; 55: 1603 – 1608.
- Garel C. Abnormalities of proliferation, neuronal migration and cortical organization. In MRI of the Fetal Brain: Normal Development and Cerebral Pathologies, Garel C (ed). Springer- Verlag: Berlin, 2004, 151 – 176.
- Glenn OA, Goldstein RB, Li KC, Young SJ, Norton ME, Busse RF, Goldberg JD, Barkovich AJ. Fetal magnetic resonance imaging in the evaluation of fetuses referred for sonographically suspected abnormalities of the corpus callosum. J Ultrasound Med 2005; 24: 791 – 804.
- Dhouib A, Blondiaux E, Moutard ML, Billette de Villemeur T, Chalard F, Jouannic JM, Ducou le Pointe H, Garel C. Correlation between pre- and postnatal cerebral magnetic resonance imaging. Ultrasound Obstet Gynecol 2011; 38: 170 – 178.
- Glenn OA, Cuneo AA, Barkovich AJ, Hashemi Z, Bartha AI, Xu D. Malformations of cortical development: diagnostic accuracy of fetal MR imaging. Radiology 2012; 263: 843 – 855.
- Srour M, Rioux MF, Varga C, Lortie A, Major P, Robitaille Y, Decarie JC, Michaud J, Carmant L. The clinical spectrum of nodular heterotopias in children: report of 31 patients. Epilepsia 2011; 52: 728 – 737.
- Volpe P, Paladini D, Resta M, Stanziano A, Salvatore M, Quarantelli M, De Robertis V, Buonadonna AL, Caruso G, Gentile M. Characteristics, associations and outcome of partial agenesis of the corpus callosum in the fetus. Ultrasound Obstet Gynecol 2006; 27: 509 – 516.
- Leventer RJ, Phelan EM, Coleman LT, Kean MJ, Jackson GD, Harvey AS. Clinical and imaging features of cortical malformations in childhood. Neurology 1999; 53: 715 – 722.
- Weller S, Rosewich H, Gartner J. Cerebral MRI as a valuable diagnostic tool in Zellweger spectrum patients. J Inherit Metab Dis 2008; 31: 270 – 280.
- Fox JW, Lamperti ED, Eksioglu YZ, Hong SE, Feng Y, Graham DA, Scheffer IE, Dobyns WB, Hirsch BA, Radtke RA, Berkovic SF, Huttenlocher PR, Walsh CA. Mutations in filamin 1 prevent migration of cerebral cortical neurons in human periventricular heterotopia. Neuron 1998; 21: 1315 – 1325.
- Robertson SP. Filamin A: phenotypic diversity. Curr Opin Genet Dev 2005; 15: 301 – 307.
- Sheen VL, Jansen A, Chen MH, Parrini E, Morgan T, Ravenscroft R, Ganesh V, Underwood T, Wiley J, Leventer R, Vaid RR, Ruiz DE, Hutchins GM, Menasha J, Willner J, Geng Y, Gripp KW, Nicholson L, Berry-Kravis E, Bodell A, Apse K, Hill RS, Dubeau F, Andermann F, Barkovich J, Andermann E, Shugart YY, Thomas P, Viri M, Veggiotti P, Robertson S, Guerrini R, Walsh CA. Filamin A mutations cause periventricular heterotopia with Ehlers-Danlos syndrome. Neurology 2005; 64: 254 – 262.
- Sheen VL, Ganesh VS, Topcu M, Sebire G, Bodell A, Hill RS, Grant PE, Shugart YY, Imitola J, Khoury SJ, Guerrini R, Walsh CA. Mutations in ARFGEF2 implicate vesicle trafficking in neural progenitor proliferation and migration in the human cerebral cortex. Nat Genet 2004; 36: 69 – 76.
- Ferland RJ, Gaitanis JN, Apse K, Tantravahi U, Walsh CA, Sheen VL. Periventricular nodular heterotopia and Williams syndrome. Am J Med Genet A 2006; 140: 1305 – 1311.
- Sheen VL, Wheless JW, Bodell A, Braverman E, Cotter PD, Rauen KA, Glenn O, Weisiger K, Packman S, Walsh CA, Sherr EH. Periventricular heterotopia associated with chromosome 5p anomalies. Neurology 2003; 60: 1033 – 1036.
- Fergelot P, Coupry I, Rooryck C, Deforges J, Maurat E, Sole G, Boute O, Dieux-Coeslier A, David A, Marchal C, Thambo JB, Lacombe D, Arveiler B, Goizet C. Atypical male and female presentations of FLNA-related periventricular nodular heterotopia. Eur J Med Genet 2012; 55: 313 – 318