Sarcoma tử cung: biểu hiện lâm sàng và đặc điểm MRI
https://pmc.ncbi.nlm.nih.gov/articles/PMC4463355/
Tóm tắt
Sarcoma tử cung là một nhóm các khối u hiếm gặp và không đồng nhất có nguồn gốc trung mô, chiếm khoảng 8% các bệnh lý ác tính ở tử cung. Chúng bao gồm sarcoma cơ trơn (leiomyosarcoma), sarcoma mô đệm nội mạc tử cung (endometrial stromal sarcoma), sarcoma nội mạc tử cung không biệt hóa (undifferentiated endometrial sarcoma) và sarcoma tuyến (adenosarcoma). So với ung thư biểu mô nội mạc tử cung thường gặp hơn, sarcoma tử cung có diễn tiến ác tính hơn và liên quan đến tiên lượng xấu hơn. Do đặc điểm sinh học và lâm sàng khác biệt, Liên đoàn Sản phụ khoa Quốc tế (FIGO) đã đưa ra một hệ thống phân giai đoạn mới cho sarcoma tử cung vào năm 2009, phân loại carcinosarcoma tử cung là một biến thể của ung thư biểu mô nội mạc tử cung, thay vì là một sarcoma thuần túy. Cộng hưởng từ (MRI) ngày càng có vai trò quan trọng trong việc đánh giá các bệnh lý ác tính này. Các đặc điểm như vị trí khối u, bờ không đều hoặc dạng nốt, hoại tử, phát triển nhanh, ngấm thuốc tương phản mạnh và hạn chế khuếch tán trên hình ảnh DWI có thể gợi ý chẩn đoán và giúp phân biệt với nhân xơ tử cung và ung thư biểu mô nội mạc tử cung thường gặp hơn. Do đó, MRI cực kỳ hữu ích trong việc phát hiện và phân giai đoạn trước phẫu thuật, và theo đó là xác định hướng xử trí thích hợp. Bài tổng quan hình ảnh này nhằm mục đích thảo luận về các đặc điểm lâm sàng của sarcoma tử cung, cũng như các biểu hiện thường gặp nhất và các đặc điểm khác biệt của chúng trên MRI.
Sarcoma tử cung là một nhóm các khối u không đồng nhất, hiếm gặp có nguồn gốc trung mô, chiếm khoảng 8% các bệnh lý ác tính ở tử cung (1), mặc dù trước đây chúng được cho là chỉ chiếm 2% đến 3% tất cả các khối u tử cung (2). Tỷ lệ mắc bệnh gia tăng này có thể là kết quả của việc chẩn đoán được cải thiện, cũng như sự gia tăng thực sự trong dân số già hóa (1).
Các bệnh lý ác tính này có thể bắt nguồn từ cơ trơn ở lớp cơ tử cung (sarcoma cơ trơn), từ mô đệm nội mạc tử cung (sarcoma mô đệm nội mạc tử cung [ESS] và sarcoma nội mạc tử cung không biệt hóa [UES]) hoặc cả hai (sarcoma tuyến) (3). Theo Tổ chứ Ung thư Phụ khoa (Gynecologic Oncology Group), sarcoma tử cung có thể được phân thành hai loại: không biểu mô và hỗn hợp biểu mô-không biểu mô, tùy thuộc vào loại tế bào ung thư và mô nguồn gốc được giả định (4).
Biểu hiện lâm sàng của sarcoma tử cung là không đặc hiệu và phụ thuộc vào phân nhóm mô học. Điển hình, chúng biểu hiện dưới dạng một khối u vùng chậu phát triển nhanh, có thể kèm theo chảy máu âm đạo và đau bụng hoặc đau vùng chậu (1, 5).
Sarcoma cơ trơn (Leiomyosarcoma) là biến thể mô học phổ biến nhất của sarcoma tử cung và được coi là một khối u xâm lấn có tiên lượng xấu, với tỷ lệ sống sót sau 5 năm dao động từ 18,8% đến 68%. Sarcoma mô đệm nội mạc tử cung (ESS) tương đối ít ác tính (indolent), có tiên lượng sống sót lâu dài, nhưng đặc trưng bởi tái phát muộn (14%–60% phụ nữ). Ngược lại, sarcoma nội mạc tử cung không biệt hóa (UES) có đặc điểm rất xâm lấn và tiên lượng xấu, với tỷ lệ sống sót sau 5 năm là 25%–55%. Sarcoma tuyến (Adenosarcomas) là các khối u hỗn hợp hiếm gặp (nguồn gốc tuyến và trung mô) với mức độ ác tính tương đối thấp và kiểu hình phát triển chậm, tỷ lệ sống sót sau 5 năm trên 80% (6).
Việc nhận biết đặc điểm sinh học và lâm sàng khác biệt của chúng so với ung thư biểu mô nội mạc tử cung (loại ung thư này có xu hướng diễn tiến ít ác tính hơn), đã khiến Liên đoàn Sản phụ khoa Quốc tế (FIGO) phát triển một hệ thống phân giai đoạn mới cho sarcoma tử cung vào năm 2009 (Bảng 1 và 2). Một đặc điểm quan trọng của hệ thống phân giai đoạn mới là carcinosarcoma (trước đây được gọi là “u hỗn hợp Müller ác tính”) không còn được coi là một phần của sarcoma tử cung, mà được phân loại là một dạng không biệt hóa hoặc chuyển sản của ung thư biểu mô nội mạc tử cung (7).
Bảng 1 Giai đoạn Leiomyosarcoma
| GĐ | Hình ảnh |
|---|---|
| I | U giới hạn tại tử cung |
| IA | <5 cm |
| IB | >5 cm |
| II | U lan ra ngoài tử cung, nằm trong vùng chậu |
| IIA | Xâm lấn phần phụ |
| IIB | Xâm lấn các mô khác trong vùng chậu |
| III | U xâm lấn các mô trong ổ bụng (không chỉ lồi vào trong ổ bụng) |
| IIIA | Một vị trí |
| IIIB | Nhiều hơn một vị trí |
| IIIC | Di căn hạch chậu và/hoặc hạch cạnh động mạch chủ |
| IV | |
| IVA | U xâm lấn bàng quang và/hoặc trực tràng |
| IVB | Di căn xa |
Bảng 2 Giai đoạn cho sarcoma mô đệm nội mạc tử cung (endometrial stromal sarcoma – ESS) và sarcoma tuyến tử cung (adenosarcoma)
| Giai đoạn | Định nghĩa |
| I | U giới hạn tại tử cung |
| IA | U giới hạn tại nội mạc tử cung/trong cổ tử cung, không xâm lấn cơ tử cung |
| IB | Xâm lấn dưới một nửa hoặc một nửa lớp cơ tử cung |
| IC | Xâm lấn hơn một nửa lớp cơ tử cung |
| II | U lan ra ngoài tử cung, nằm trong vùng chậu |
| IIA | Xâm lấn phần phụ |
| IIB | Xâm lấn các mô khác trong vùng chậu |
| III | U xâm lấn các mô trong ổ bụng (không chỉ lồi vào trong ổ bụng) |
| IIIA | Một vị trí |
| IIIB | Nhiều hơn một vị trí |
| IIIC | Di căn hạch chậu và/hoặc hạch cạnh động mạch chủ |
| IV | |
| IVA | U xâm lấn bàng quang và/hoặc trực tràng |
| IVB | Di căn xa |
Việc phân biệt giữa các phân nhóm sarcoma tử cung khác nhau với các khối u tử cung khác (đặc biệt là nhân xơ tử cung và ung thư biểu mô nội mạc tử cung) không thể thực hiện được chỉ dựa trên cơ sở lâm sàng. Do đó, hình ảnh học, đặc biệt là MRI, đóng vai trò ngày càng quan trọng trong việc đánh giá các bệnh lý ác tính này, hữu ích trong việc đánh giá các khối u vùng chậu lúc thăm khám ban đầu, phân giai đoạn đầy đủ (đánh giá độ sâu xâm lấn, lan tràn đến các cơ quan lân cận và hạch bạch huyết), và theo đó là xác định hướng xử trí thích hợp.
Sarcoma cơ trơn
Đặc điểm lâm sàng
Sarcoma cơ trơn (leiomyosarcoma) là phân nhóm mô học phổ biến nhất của sarcoma tử cung. Đại đa số trường hợp phát sinh mới (de novo), nhưng hiếm khi (chiếm 0,2% trường hợp) chúng có thể là kết quả của sự chuyển dạng sarcoma trong một nhân xơ lành tính (2). Bệnh đặc trưng bởi hành vi xâm lấn (ngay cả khi khu trú tại tử cung), với tỷ lệ sống sót sau 5 năm dao động từ 18,8% đến 68%, thay đổi nhiều tùy theo các giai đoạn khác nhau. Độ mô học thấp và sự xâm lấn thanh mạc dường như là những yếu tố tiên lượng quan trọng. Nguy cơ tái phát được báo cáo thay đổi từ 45% đến 73%.
Hầu hết các sarcoma cơ trơn xảy ra ở phụ nữ trên 40 tuổi, với độ tuổi trung vị là 60 tuổi. Tỷ lệ mắc sarcoma cơ trơn ở phụ nữ Mỹ gốc Phi cao gấp đôi; việc sử dụng tamoxifen dài hạn và xạ trị vùng chậu trước đó dường như có liên quan đến sự gia tăng nhỏ về nguy cơ mắc bệnh. Các dấu hiệu và triệu chứng tương tự như các triệu chứng xuất hiện ở nhân xơ tử cung, bao gồm xuất huyết âm đạo bất thường (56%), sờ thấy khối u vùng chậu (54%) và đau vùng chậu (22%). Ít gặp hơn, chúng có thể biểu hiện dưới dạng tràn máu phúc mạc (do vỡ khối u), hoặc các triệu chứng do sự lan tràn ra ngoài tử cung hoặc di căn. Bên cạnh đó, mặc dù “sự phát triển nhanh” của một khối nhân xơ tử cung được coi là một dấu hiệu nghi ngờ, nhưng định nghĩa về tình trạng này vẫn còn gây tranh cãi. Do đó, việc phân biệt trước phẫu thuật giữa nhân xơ tử cung lành tính và sarcoma cơ trơn ác tính là rất khó khăn (nếu không muốn nói là không thể) chỉ dựa trên các đặc điểm lâm sàng, và vẫn là một thách thức đối với các bác sĩ lâm sàng.
Đặc điểm MRI
Sarcoma cơ trơn thường khó phân biệt với nhân xơ (khối u cơ tử cung phổ biến nhất), dựa trên các đặc điểm lâm sàng và thậm chí cả sinh thiết nội mạc tử cung hoặc nong và nạo buồng tử cung từng phần. Hơn nữa, những tiến bộ gần đây trong việc quản lý nhân xơ (tức là phát triển các phương pháp điều trị bảo tồn tử cung, như các chất tương tự hormone giải phóng gonadotropin, thuyên tắc động mạch tử cung và phẫu thuật siêu âm chọn lọc (focused ultrasound surgery) đã nâng cao đáng kể tầm quan trọng của chẩn đoán hình ảnh trước điều trị đối với sarcoma tử cung (3, 9, 10).
Trên MRI, sarcoma cơ trơn thường biểu hiện dưới dạng khối u cơ tử cung lớn, có tính chất thâm nhiễm, tín hiệu thấp không đồng nhất trên T1W, với bờ không đều và giới hạn không rõ. Trên T2W, chúng thường cho thấy tín hiệu trung bình đến cao, với vùng tăng tín hiệu ở trung tâm biểu thị tình trạng hoại tử lan rộng (hiện diện trong >50% các trường hợp) (Hình 1a, 1b). Xuất huyết là phổ biến, và có thể có các nốt vôi hóa. Sau khi tiêm thuốc tương phản, chúng ngấm thuốc không đồng nhất ở thì sớm, do các vùng hoại tử và xuất huyết đã đề cập ở trên (Hình 1c).
a–c. Sarcoma cơ trơn ở một phụ nữ 52 tuổi. Hình ảnh T1W mặt phẳng đứng dọc (a), hình ảnh T2W (b), và hình ảnh T1W xóa mỡ có tiêm thuốc tương phản gadolinium (c) cho thấy tử cung to rõ rệt do một khối u cơ tử cung không đồng nhất. Tổn thương biểu hiện tăng tín hiệu ở trung tâm trên hình ảnh T1W (a) do xuất huyết diện rộng, một vùng tín hiệu cao ở trung tâm trên hình ảnh T2W (b) đại diện cho hoại tử dạng nang, và ngấm thuốc mạnh ở thì sớm tại các vùng đặc của khối u (c, mũi tên), so với cơ tử cung bình thường. Các vùng trung tâm không đều có tín hiệu thấp (dấu sao) gợi ý hoại tử u lan rộng. Buồng nội mạc tử cung bị khối u đẩy ra trước (b, mũi tên).
Sarcoma cơ trơn thường có kích thước lớn hơn và phát triển nhanh hơn so với nhân xơ tử cung. Mặt khác, các nhân xơ tử cung lành tính thông thường cũng có thể biểu hiện các vùng tăng tín hiệu trên hình ảnh T2W do các dạng thoái hóa hoặc các phân nhóm mô học tế bào khác nhau. Một số tác giả đã gợi ý rằng sự hiện diện của bờ không đều, hoại tử và sự phát triển nhanh là những đặc điểm gợi ý nhất về tính ác tính.
Hình ảnh cộng hưởng từ khuếch tán (DWI) có tiềm năng xác định các tổn thương ác tính dưới dạng các vùng tăng tín hiệu với độ tương phản mô tuyệt vời, cung cấp các phép đo định lượng về giá trị hệ số khuếch tán biểu kiến (ADC) (Hình 2). Tamai và cộng sự đã báo cáo sự khác biệt đáng kể về giá trị ADC trung bình của sarcoma cơ trơn so với cơ tử cung bình thường và nhân xơ thoái hóa, mà không có bất kỳ sự chồng lấp nào. Namimoto và cộng sự (9) đã chỉ ra rằng sự chồng lấp về giá trị ADC giữa sarcoma cơ trơn và u cơ trơn thông thường (được quy cho “hiệu ứng T2 blackout”, tức là tín hiệu thấp trên DWI gây ra bởi tín hiệu thấp trên hình ảnh T2W) có thể được giải quyết bằng việc đánh giá tỷ lệ tương phản u – cơ tử cung trên hình ảnh T2W. Thomassin-Naggara và cộng sự báo cáo rằng bằng cách kết hợp phân tích tín hiệu T2, hình ảnh b1000 và bản đồ ADC, MRI đạt được độ chính xác 92,4% trong việc phân biệt các u cơ tử cung lành tính với các u không chắc chắn hoặc ác tính. Do đó, họ kết luận rằng DWI có thể hạn chế việc chẩn đoán nhầm sarcoma tử cung thành u cơ trơn lành tính, và nên là tiêu chuẩn đầu tiên để giúp các bác sĩ chẩn đoán hình ảnh xác định đặc điểm của một khối u tử cung đơn độc. Dựa trên những kết quả này, việc sử dụng DWI cần được khuyến cáo đối với các tổn thương cơ tử cung, đặc biệt khi quan sát thấy tín hiệu cao trên hình ảnh T2W.
Hình 2: a, b. Sarcoma cơ trơn ở một phụ nữ 54 tuổi. Hình ảnh DWI mặt phẳng ngang với b1000 (a) cho thấy một khối tăng tín hiệu. Khối này biểu hiện giảm tín hiệu trên bản đồ ADC (b, dấu sao), với cơ tử cung bình thường được nhìn thấy là một vùng tăng tín hiệu (các mũi tên).
Sarcoma mô đệm nội mạc tử cung
Đặc điểm lâm sàng
Theo phân loại của Tổ chức Y tế Thế giới, u mô đệm nội mạc tử cung bao gồm các tế bào giống với các tế bào mô đệm nội mạc của nội mạc tử cung giai đoạn tăng sinh. ESS (Sarcoma mô đệm nội mạc tử cung) tương ứng với thuật ngữ cũ là “ESS độ thấp”, và UES (Sarcoma nội mạc tử cung không biệt hóa) thay thế cho thuật ngữ “ESS độ cao”. Phân loại mới này là kết quả của việc ghi nhận các hành vi sinh học và kết cục lâm sàng rất khác biệt của các khối u này.
ESS là một khối u hiếm gặp, chiếm 0,2% tất cả các u ác tính tử cung và 10%–15% các bệnh lý ác tính tử cung có thành phần trung mô. Nó được coi là một khối u độ thấp, biệt hóa tốt mà không có sự không điển hình đáng kể về tế bào. Do đó, ESS là tổn thương tương đối ít ác tính (indolent), nhìn chung có tiên lượng thuận lợi, với tỷ lệ sống sót sau 5 năm và 10 năm lần lượt là 98% và 89% đối với giai đoạn I, tương ứng với đa số bệnh nhân ở thời điểm phát hiện bệnh. Tuy nhiên, kết cục phụ thuộc phần lớn vào mức độ lan rộng của khối u tại thời điểm phát hiện, và giai đoạn bệnh dường như là chỉ số quan trọng nhất đối với sự sống còn. Đối với giai đoạn II và III, tỷ lệ sống sót sau 5 năm giảm đáng kể xuống còn lần lượt là 50% và 65%. ESS cũng đặc trưng bởi sự tái phát muộn (14%–60% bệnh nhân), ngay cả ở những bệnh nhân mắc bệnh giai đoạn I. Do đó, việc theo dõi dài hạn là bắt buộc.
ESS xảy ra phổ biến hơn ở phụ nữ trong độ tuổi từ 40 đến 55. Đã có báo cáo về mối liên quan với việc sử dụng tamoxifen và estrogen, mặc dù dữ liệu còn hạn chế. Bệnh nhân thường biểu hiện chảy máu âm đạo bất thường, đau vùng chậu và thống kinh; tuy nhiên, có tới 25% bệnh nhân không có triệu chứng.
Theo hệ thống phân giai đoạn FIGO mới cho sarcoma tử cung, ESS được phân giai đoạn theo cách tương tự như sarcoma tuyến (Bảng 2).
Đặc điểm MRI
Hình ảnh học (và đặc biệt là MRI) có thể là một công cụ mạnh mẽ trong việc quản lý các khối u này, cho phép xác định đặc điểm giai đoạn ban đầu và cũng giúp phân biệt với ung thư biểu mô (carcinoma) nội mạc tử cung thường gặp hơn.
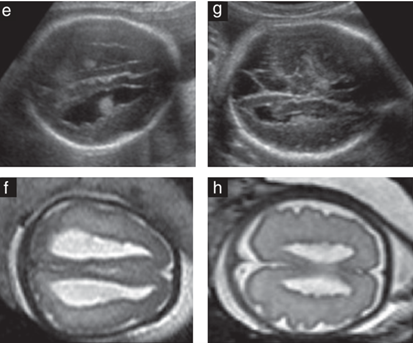
ESS thường xuất hiện dưới dạng khối nội mạc tử cung dạng polyp, với tín hiệu thấp trên hình ảnh T1W và tín hiệu cao không đồng nhất trên T2. U thường biểu hiện xâm lấn cơ tử cung, có thể có ranh giới rõ nét hoặc theo kiểu lan tỏa và phá hủy hơn (kiểu sau phổ biến hơn nhiều ở UES) (Hình 3a). Những khối u này có xu hướng xâm lấn mạch máu và mạch bạch huyết, hiển thị các dải lan rộng giống như búi giun có tín hiệu thấp bên trong các vùng xâm lấn cơ tử cung trên hình ảnh T2W (“dấu hiệu các búi giun – bag of worms”), tương ứng với các bó cơ tử cung còn được bảo tồn (Hình 4). Sau khi tiêm thuốc tương phản, ngấm thuốc mức độ trung bình và thường không đồng nhất (Hình 3b)
Hình 3: a, b. Sarcoma mô đệm nội mạc tử cung ở một phụ nữ 82 tuổi. Hình ảnh T2W mặt phẳng đứng dọc (a) và hình ảnh T1W xóa mỡ mặt phẳng đứng dọc, sau khi tiêm thuốc tương phản (b) cho thấy một tổn thương rất lớn có tâm tại vùng cổ tử cung, thâm nhiễm lên phía trên vào thân tử cung và xuống phía dưới vào nửa trên của âm đạo. Khối u cho thấy nhiều ổ tăng tín hiệu trên hình ảnh T2W do hoại tử diện rộng, cũng như ngấm thuốc tương phản mức độ trung bình và không đồng nhất nhẹ.
Hình 4: a, b. Hình ảnh T2W mặt phẳng đứng dọc (a) và mặt phẳng ngang (b) cho thấy sarcoma mô đệm nội mạc tử cung ở một phụ nữ 64 tuổi. Tổn thương có tín hiệu không đồng nhất với sự xâm lấn dạng nốt lan rộng vào cơ tử cung, bờ không đều và tạo nốt rõ rệt (do sự lan tràn của khối u dọc theo các mạch máu và mạch bạch huyết).
So với ung thư biểu mô nội mạc tử cung, ESS thường có kích thước lớn hơn, ngấm thuốc tương phản mạnh hơn, bờ không đều, lan tràn dạng nốt vào cơ tử cung, và bờ tạo nốt do u lan tràn dọc theo các mạch máu và mạch bạch huyết.
Hiếm gặp hơn, ESS có thể biểu hiện như một khối u giống nhân xơ tử cung thoái hóa nang. Trong các trường hợp này, ESS trong cơ tử cung có thể được phân biệt dựa trên sự phát triển nhanh và xâm lấn, mức độ ngấm thuốc thấp hơn, xâm lấn mạch bạch huyết và mạch máu, tỷ lệ hoại tử cao hơn, viền tín hiệu thấp ngoại vi trên hình ảnh T2W, và bờ không đều.
Di căn hạch bạch huyết gặp ở 10% bệnh nhân, thường gặp hơn tại chỗ trong vùng chậu hoặc âm đạo, tiếp theo là nhu mô phổi.
Có thể có ESS trong cơ dù hiếm gặp
ESS trong cơ có thể nhầm với nhân xơ tử cung thoái hóa nang
Phân biệt:
- Phát triển nhanh và xâm lấn
- Bắt thuốc thấp hơn
- Xấm lấn mạch máu và bạch huyết
- Viền tín hiệu thấp trên T2
- Bờ không đều
Sarcoma nội mạc tử cung không biệt hóa
Đặc điểm lâm sàng
UES, trước đây được gọi là “ESS độ cao”, là một khối u xâm lấn thiếu sự biệt hóa đặc hiệu và không biểu hiện các đặc điểm mô đệm nội mạc tử cung. Nó được đặc trưng bởi sự xâm lấn cơ tử cung, đa hình thái nhân mức độ nặng, hoạt động phân bào cao, và/hoặc hoại tử tế bào u. UES thể hiện hành vi xâm lấn, với tỷ lệ sống sót sau 5 năm là 25%–55%. Yếu tố tiên lượng quan trọng nhất dường như là sự hiện diện của xâm lấn mạch máu, làm giảm tỷ lệ sống sót sau 5 năm xuống thấp mức 17%. Tái phát tại chỗ và di căn xa (do lan tràn theo đường máu) cũng liên quan đến tỷ lệ tử vong cao và kết cục xấu.
UES có xu hướng xảy ra ở nhóm tuổi lớn hơn so với ESS, với độ tuổi trung bình là 61 tuổi tại thời điểm chẩn đoán. Các dấu hiệu và triệu chứng giống với sarcoma cơ trơn và bao gồm ra huyết âm đạo, sờ thấy khối u vùng chậu, và đau vùng chậu.
Đặc điểm MRI
UES điển hình xuất hiện dưới dạng một khối dạng polyp lớn trong buồng nội mạc tử cung bị giãn rộng, biểu hiện tín hiệu không đồng nhất trên cả hình ảnh T1W và T2W (Hình 5a). Đặc điểm sau là do tần suất xuất huyết và hoại tử cao bên trong khối u. UES có xu hướng thâm nhiễm cơ tử cung theo cách phá hủy và lan rộng hơn so với ESS, do xâm lấn mạch máu và mạch bạch huyết rõ rệt. Sự ngấm thuốc tương phản nhìn chung là không đồng nhất, đồng tín hiệu hoặc tăng tín hiệu khi so sánh với cơ tử cung bình thường, cho phép phân biệt với ung thư biểu mô nội mạc tử cung (Hình 5b). Tăng quang mạnh, sự hiện diện của bờ không đều, nhiều nốt u ở bờ, sự lan rộng dạng búi giun trong cơ tử cung, và sự hình thành nhiều khối dạng nốt, thường gặp ở UES hơn là ESS.
Hình 5: a, b. Sarcoma nội mạc tử cung không biệt hóa ở một phụ nữ 36 tuổi. Hình ảnh T2W mặt phẳng đứng dọc (a) và hình ảnh T1W sau khi tiêm thuốc tương phản gadolinium (b) cho thấy tử cung to rõ rệt do một khối u lớn dạng polyp không đồng nhất, với bờ khối u có tính chất dạng nốt (mũi tên). Tổn thương ngấm thuốc tương phản mạnh và không đồng nhất (ít gặp trong ung thư biểu mô nội mạc tử cung), với một vùng giảm tín hiệu (dấu sao) gợi ý hoại tử.
Sarcoma tuyến
Đặc điểm lâm sàng
Sarcoma tuyến (adenosarcoma) là một bệnh lý ác tính hiếm gặp ở tử cung, chiếm 5,5%–9% trong tất cả các sarcoma tử cung. Đây là một khối u hỗn hợp, bao gồm thành phần biểu mô lành tính (nhưng đôi khi không điển hình) và thành phần mô đệm ác tính (dạng sarcoma, thường là độ thấp). Sarcoma tuyến được coi là một u hỗn hợp Müller, trung gian giữa u xơ tuyến và carcinosarcoma; thậm chí người ta còn cho rằng một số u xơ tuyến thực chất là sarcoma tuyến biệt hóa tốt. Đây là khối u phát triển chậm, có tiềm năng ác tính thấp và tiên lượng tốt. Đa số phụ nữ được chẩn đoán ở giai đoạn I (>60%), với tỷ lệ sống sót chung sau 5 năm là trên 80%. Hơn 70% sarcoma tuyến xảy ra ở nội mạc tử cung, nhưng chúng cũng có thể được tìm thấy trong cơ tử cung (có thể từ lạc nội mạc trong cơ tử cung), cổ tử cung và các mô ngoài tử cung như buồng trứng. Vị trí ngoài tử cung thường gặp hơn ở thanh thiếu niên và phụ nữ trẻ.
Sarcoma tuyến với sự phát triển quá mức của thành phần sarcoma được định nghĩa là sarcoma tuyến có thành phần sarcoma chiếm hơn 25% khối u; tình trạng này xảy ra ở 8%–54% sarcoma tuyến tử cung và 30% sarcoma tuyến buồng trứng. Nó mang lại tiên lượng xấu hơn, với tỷ lệ tử vong lên tới 50% sau 5 năm. Các yếu tố được đề xuất khác liên quan đến kết cục xấu hơn và nguy cơ tái phát cao hơn là tuổi cao, xâm lấn cơ tử cung (được tìm thấy trong 15% trường hợp) và lan tràn mạch máu – bạch huyết. Tái phát muộn có thể gặp ở một phần ba số phụ nữ sau 5 năm, do đó, việc theo dõi dài hạn bằng hình ảnh là bắt buộc.
Sarcoma tuyến thường biểu hiện nhất với triệu chứng ra huyết âm đạo bất thường; một số phụ nữ cũng than phiền đau vùng chậu, sờ thấy khối u vùng chậu hoặc tiết dịch âm đạo.
Theo hệ thống phân giai đoạn FIGO mới cho sarcoma tử cung, sarcoma tuyến được phân giai đoạn theo cách tương tự như ESS (Bảng 2).
Đặc điểm MRI
Sarcoma tuyến thường được nhìn thấy dưới dạng một khối lớn dạng polyp có ranh giới rõ, xuất phát từ trong buồng nội mạc tử cung và lồi qua lỗ cổ tử cung, làm tử cung to rõ rệt với lớp cơ tử cung mỏng. Khối dạng polyp này thường cho thấy hình ảnh dạng nang có nhiều vách ngăn, với nhiều thành phần đặc không đồng nhất lấp đầy buồng nội mạc tử cung, và có thể giống hình ảnh bệnh lý nguyên bào nuôi thai kỳ (Hình 6a). Trên hình ảnh T2W, có thể thấy các ổ tăng tín hiệu nhỏ nằm rải rác bên trong khối u, đại diện cho các thành phần biểu mô tuyến hoặc hoại tử. Sau khi tiêm gadolinium, u bắt thuốc không đồng nhất, với các thành phần đặc của khối u bắt thuốc tương tự như cơ tử cung (Hình 6b).
HÌnh 6: a, b. Sarcoma tuyến ở một phụ nữ 76 tuổi. Hình ảnh T2W mặt phẳng đứng dọc (a) và hình ảnh T1W xóa mỡ mặt phẳng vành chếch, sau khi tiêm thuốc tương phản (b) cho thấy một khối lớn dạng polyp có tín hiệu cao không đồng nhất xuất phát từ trong buồng nội mạc tử cung và lồi vào lỗ cổ tử cung (mũi tên), làm tử cung to rõ rệt. Khối u biểu hiện hình ảnh dạng đa nang (dấu sao), với các vùng đặc ngấm thuốc tương tự như cơ tử cung.
Sarcoma tuyến với sự phát triển quá mức của thành phần sarcoma có thể biểu hiện xâm lấn cơ tử cung với các vùng xuất huyết và hoại tử. Tuy nhiên, trên DWI, chúng thường cho thấy tín hiệu tương đối thấp ở giá trị b cao, phản ánh bản chất độ mô học thấp của nó.
Kết luận
Sarcoma tử cung là một nhóm các khối u hiếm gặp, xâm lấn và không đồng nhất có nguồn gốc trung mô, với các đặc điểm lâm sàng không đặc hiệu. MRI rất hữu ích trong việc phát hiện và xác định đặc điểm tổn thương, cũng như đánh giá phân giai đoạn bệnh. Mặc dù các dấu hiệu hình ảnh học của các tổn thương này có thể chồng lấp, các đặc điểm đặc trưng (được tóm tắt trong Bảng 3) có thể giúp thu hẹp chẩn đoán phân biệt và hướng dẫn lựa chọn điều trị cũng như theo dõi thích hợp. Ngoài các đặc điểm hình thái, DWI dường như là một công cụ hữu ích tiềm năng trong việc xác định đặc điểm của các tổn thương tử cung lớn.
| Đặc điểm | LMS (Sarcoma cơ trơn) | ESS (Sarcoma đệm nội mạc tử cung) | UES (Sarcoma nội mạc tử cung không biệt hóa) | AS (Sarcoma tuyến) | Nhân xơ tử cung (Leiomyoma) | Ung thư biểu mô nội mạc tử cung |
| Vị trí | Cơ tử cung | Thường là nội mạc tử cung; có thể nằm trong cơ tử cung | Thường là nội mạc tử cung; có thể nằm trong cơ tử cung | Nội mạc tử cung | Cơ tử cung | Nội mạc tử cung |
| Bờ / Giới hạn | Không đều và giới hạn không rõ | Không đều và dạng nốt | Không đều và dạng nốt rõ rệt | Đều và ranh giới rõ | Đều | Đều hoặc không đều |
| T1 | Tín hiệu thấp và không đồng nhất (xuất huyết, vôi hóa) | Tín hiệu thấp | Không đồng nhất | Ưu thế tín hiệu thấp, không đồng nhất | Tín hiệu thấp đến trung bình; các ổ tín hiệu cao – thoái hóa xuất huyết | Tín hiệu thấp đến đồng tín hiệu so với nội mạc tử cung bình thường |
| T2 | Tín hiệu trung bình đến cao | Tín hiệu cao và không đồng nhất; các dải tín hiệu thấp tương ứng với cơ tử cung được bảo tồn | Không đồng nhất (xuất huyết và hoại tử diện rộng) | Hình ảnh dạng nang nhiều vách ngăn; có thể thấy nhiều ổ tăng tín hiệu nhỏ | Tín hiệu thấp (không thoái hóa); tín hiệu cao – thoái hóa nang, thoái hóa nhầy | Tín hiệu cao và không đồng nhất so với nội mạc tử cung bình thường |
| Bắt thuốc | Sớm và không đồng nhất | Trung bình (mạnh hơn ung thư biểu mô nội mạc tử cung) và không đồng nhất | Mạnh (thường mạnh hơn cơ tử cung bình thường) và không đồng nhất | Mạnh (thường đồng tín hiệu so với cơ tử cung bình thường) và không đồng nhất | Thay đổi | Tín hiệu thấp (kém hơn) so với cơ tử cung bình thường |
| DWI | Thường hạn chế khuếch tán nhiều hơn (giá trị ADC thấp hơn) so với nhân xơ tử cung | Tín hiệu cao và ADC thấp | Tín hiệu cao và ADC thấp | Tín hiệu thấp (bản chất độ ác tính thấp) | Thay đổi; thường giá trị ADC cao hơn LMS | Tín hiệu cao và ADC thấp |