Zeynep Vardar^1, Carolyn S. Dupuis^1, Alan J. Goldstein^1, Efaza Siddiqui^1, Baran Umut Vardar^2, Young H. Kim^1
^1 Khoa Chẩn đoán hình ảnh, Trường Y Đại học Massachusetts, Worcester, MA, Hoa Kỳ ^2 Khoa Chẩn đoán hình ảnh, Bệnh viện Saint Vincent, Worcester, MA, Hoa Kỳ
Liên hệ: Young H. Kim, MD, PhD, Khoa Chẩn đoán hình ảnh, Trường Y Đại học Massachusetts, 55 N Lake Ave, Worcester, MA 01655, USA Tel. +1-508-856-5740 Fax. +1-508-856-1860 E-mail: Young.Kim@umassmemorial.org
Đã nhận ngày 07 tháng 01 năm 2022. Đã sửa đổi ngày 11 tháng 03 năm 2022. Đã chấp nhận ngày 08 tháng 04 năm 2022. Xuất bản trực tuyến ngày 08 tháng 04 năm 2022
Bản quyền © 2022 Hiệp hội Siêu âm Y học Hàn Quốc (KSUM) Đây là bài viết Truy cập Mở được phân phối theo các điều khoản của Giấy phép Ghi công Creative Commons Phi thương mại (http://creativecommons.org/licenses/by-nc/4.0/) cho phép sử dụng, phân phối và sao chép phi thương mại không hạn chế trên bất kỳ phương tiện nào, miễn là tác phẩm gốc được trích dẫn đúng cách.https://www.e-ultrasonography.org/journal/view.php?doi=10.14366/usg.22004#
Tóm tắt
Đau vùng chậu và xuất huyết âm đạo là các triệu chứng thường gặp ở phụ nữ hậu sản đến phòng cấp cứu (ER). Siêu âm vùng chậu đóng vai trò quan trọng trong việc đánh giá bệnh nhân hậu sản có triệu chứng bằng cách cho phép chẩn đoán nhanh và bắt đầu điều trị. Mục tiêu chính của chẩn đoán hình ảnh là phân biệt giữa các nguyên nhân gây đau vùng chậu và xuất huyết âm đạo có thể được quản lý bảo tồn và những nguyên nhân cần can thiệp khẩn cấp. Bài viết này tập trung vào các đặc điểm trên siêu âm của các tình trạng hậu sản thường gặp khiến bệnh nhân phải đến phòng cấp cứu vì xuất huyết âm đạo và đau vùng chậu, bao gồm sót nhau, viêm nội mạc tử cung, dị dạng động tĩnh mạch tử cung, giả phình động mạch tử cung, huyết khối tĩnh mạch buồng trứng, khối máu tụ vạt bàng quang, và bục/vỡ tử cung.
Điểm chính
Hiểu rõ vai trò của siêu âm vùng chậu trong bối cảnh cấp cứu để đánh giá băng huyết hậu sản và đau vùng chậu.
Giới thiệu
Giai đoạn hậu sản bắt đầu ngay sau khi sinh, kéo dài khoảng 6-8 tuần, khi đường sinh dục trở lại trạng thái không mang thai về mặt giải phẫu và sinh lý. Các ca tử vong liên quan đến thai kỳ vẫn là một nguyên nhân gây tử vong đáng kể trong thế kỷ 21 tại Hoa Kỳ. Tỷ lệ tử vong liên quan đến thai kỳ từ năm 2011 đến 2013 là 17,0 ca trên 100.000 ca sinh sống. Hơn một nửa số phụ nữ này tử vong trong giai đoạn hậu sản, thường gặp nhất là do các tình trạng xuất huyết hoặc thuyên tắc. Các tình trạng khác như nhiễm trùng (viêm nội mạc tử cung hoặc nhiễm trùng sẹo mổ lấy thai) và sót nhau (RPOC), cũng nằm trong số các nguyên nhân chính gây bệnh suất và tử suất ở mẹ, có thể cần nhập viện hoặc thực hiện thêm các thủ thuật. Siêu âm vùng chậu (qua ngả âm đạo hoặc qua ngả bụng) là kỹ thuật hình ảnh ban đầu khi nghi ngờ bệnh lý hậu sản. Các chỉ định thường gặp cho siêu âm trong giai đoạn hậu sản bao gồm các triệu chứng như chảy máu quá nhiều/ kéo dài, đau dữ dội và sốt. Các phương tiện chẩn đoán hình ảnh khác như chụp cắt lớp vi tính và cộng hưởng từ (MRI) có thể được sử dụng để đánh giá thêm sau khi đánh giá ban đầu bằng siêu âm.
Các chỉ định thường gặp cho chẩn đoán hình ảnh hậu sản
Siêu âm vùng chậu là phương tiện hỗ trợ cho việc thăm khám vùng chậu đối (bằng hai tay – bimanual pelvic examination) với nhiều phụ nữ hậu sản đến khoa cấp cứu với tình trạng đau vùng chậu hoặc xuất huyết âm đạo.
Bảng 1 các nguyên nhân thường gặp gây băng huyết hậu sản (PPH) và đau.
| Băng huyết hậu sản (PPH) nguyên phát (sớm) | Băng huyết hậu sản (PPH) thứ phát (muộn) | Đau vùng chậu |
| Đờ tử cung | Sót nhau | Viêm nội mạc tử cung |
| Sót nhau | Viêm nội mạc tử cung | Chấn thương vùng chậu |
| Chấn thương vùng chậu | Rối loạn đông máu | Vỡ tử cung |
| Rối loạn đông máu | Phổ nhau cài răng lược | Bục vết mổ tử cung |
| Lộn tử cung | Chậm thoái triển vùng nhau bám | Xoắn buồng trứng |
| Vỡ tử cung | Chấn thương vùng chậu | Viêm tắc tĩnh mạch buồng trứng |
| Phổ nhau cài răng lược (nhau cài răng lược thể bám chặt, thể xâm nhập cơ tử cung, và thể xuyên cơ tử cung) | Các bệnh lý mạch máu tử cung (dị dạng động tĩnh mạch tử cung, giả phình động mạch tử cung) | Khối máu tụ vạt bàng quang và dưới cân |
Băng huyết hậu sản (PPH) được mô tả là tình trạng mất máu vượt quá 500 mL sau sinh thường hoặc 1.000 mL sau sinh mổ, hoặc bất kỳ lượng máu mất nào dẫn đến rối loạn huyết động ở người mẹ. PPH có thể được chia thành hai nhóm: PPH sớm (nguyên phát) đề cập đến tình trạng chảy máu xảy ra trong vòng 24 giờ sau sinh, và PPH muộn (thứ phát) diễn ra trong khoảng từ 24 giờ đến 6-12 tuần sau sinh. Nguyên nhân thường gặp nhất của PPH nguyên phát là đờ tử cung, đây thường là một chẩn đoán lâm sàng, siêu âm có thể được sử dụng để loại trừ các căn nguyên khác. PPH thứ phát ít gặp hơn PPH nguyên phát, nhưng có thể gây ra bệnh suất và tử suất đáng kể cho người mẹ. PPH thứ phát thường là dấu hiệu của tình trạng sót nhau (RPOC) hoặc viêm nội mạc tử cung tiềm ẩn.
Vai trò của siêu âm trong đánh giá PPH và đau
Đau vùng chậu cấp tính và xuất huyết âm đạo là hai trong số các triệu chứng khởi phát thường gặp nhất của bệnh nhân hậu sản tại phòng cấp cứu. Việc đưa ra chẩn đoán chính xác có thể gặp khó khăn trong những trường hợp này do thiếu các xét nghiệm cận lâm sàng đặc hiệu và đôi khi các dấu hiệu thăm khám thực thể không rõ ràng. Do đó, chẩn đoán hình ảnh thường được yêu cầu để hỗ trợ chẩn đoán phân biệt. Siêu âm là phương tiện chẩn đoán hình ảnh ban đầu để đánh giá bệnh lý vùng chậu trong giai đoạn hậu sản. Ngoài tiện ích chẩn đoán tuyệt vời, siêu âm còn lý tưởng nhờ tính sẵn có rộng rãi, tính di động và không có bức xạ ion hóa.
Kỹ thuật hình ảnh
Siêu âm vùng chậu có thể được thực hiện qua ngả bụng hoặc ngả âm đạo. Thăm khám qua ngả âm đạo được thực hiện với đầu dò âm đạo tần số cao (>7 MHz). Nó cung cấp độ phân giải trường gần tuyệt vời, cho phép đánh giá chi tiết buồng tử cung. Đánh giá qua ngả bụng được thực hiện với đầu dò cong (convex) tần số thấp (1-5 MHz). Nó cung cấp trường nhìn rộng hơn có thể quan sát dịch tự do hoặc các sản phẩm máu bên ngoài vùng chậu dưới. Nó cũng có thể cung cấp hình ảnh buồng trứng tốt hơn ở những bệnh nhân mà tử cung vẫn còn to trong giai đoạn đầu hậu sản.
Tử cung hậu sản bình thường
Tử cung hậu sản bình thường có hình ảnh siêu âm đa dạng. Buồng tử cung có thể chứa dịch trống âm hoặc có hồi âm phù hợp với các sản phẩm máu (Hình 1). Những dấu hiệu này có thể thấy ở cả bệnh nhân có triệu chứng và không có triệu chứng. Do đó, bối cảnh lâm sàng là rất cần thiết để giải thích ý nghĩa của các dấu hiệu này.
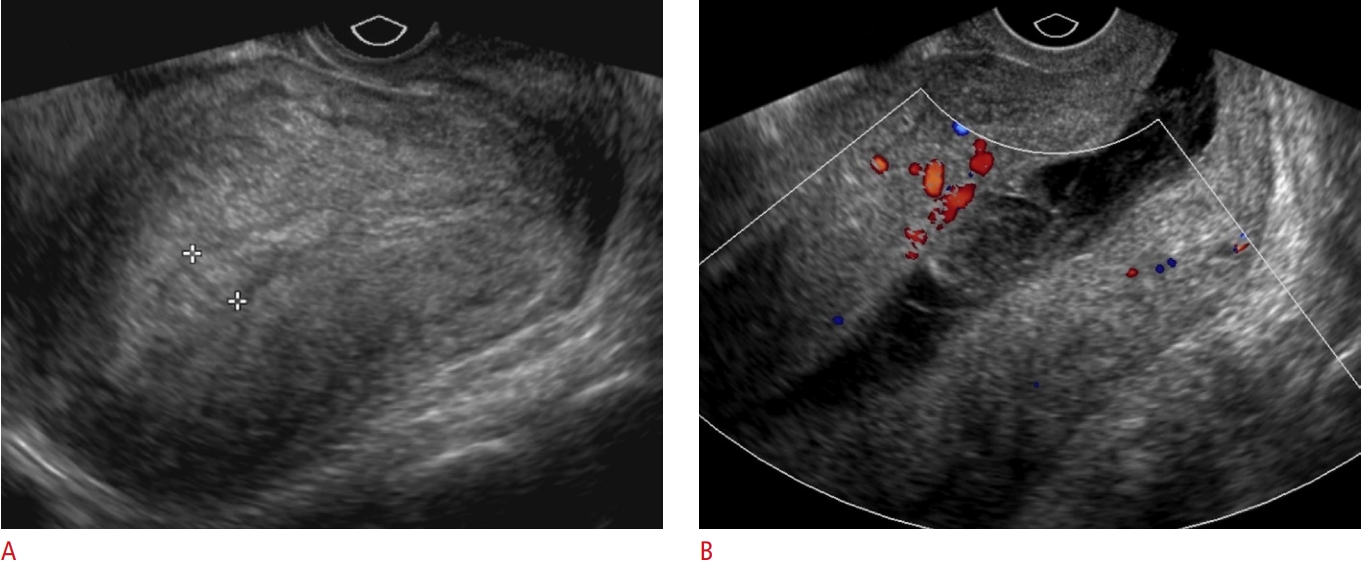
Hình 1. Tử cung hậu sản bình thường. A. Siêu âm thang xám qua ngả âm đạo cho thấy tử cung hậu sản to bình thường với phức hợp hồi âm nội mạc (endometrial echo-complex) bình thường 12 mm (được đánh dấu bằng thước đo) ở một sản phụ 22 tuổi vào ngày thứ 4 sau sinh. B. Siêu âm Doppler màu qua ngả âm đạo của một bệnh nhân hậu sản 25 tuổi cho thấy dịch hồi âm hỗn hợp bên trong buồng tử cung với các vùng hồi âm dày không có tín hiệu mạch máu, phù hợp với các cục máu đông.
Sót sản phẩm thụ thai (RPOC)
Thuật ngữ RPOC chỉ các mô thai, nhau thai hoặc màng rụng còn sót lại trong tử cung sau sinh, sảy thai hoặc chấm dứt thai kỳ. Nguy cơ RPOC cao hơn khi việc chấm dứt thai kỳ xảy ra sau khi bắt đầu tam cá nguyệt thứ hai.
RPOC có hình ảnh đa dạng trên siêu âm thang xám, từ một khối hồi âm dày hoặc hồi âm hỗn hợp trong buồng tử cung đến dải nội mạc dày không đồng nhất với các mức độ tưới máu khác nhau trên siêu âm Doppler màu. Mặt phân cách không đều giữa nội mạc và cơ tử cung là một dấu hiệu khác trên thang xám cũng đã được báo cáo trong RPOC. Nếu phức hợp hồi âm nội mạc (endometrial echo-complex – EEC) nhỏ hơn 10 mm và không có khối nội mạc (endometrial mass), thì khả năng bị RPOC là cực kỳ thấp.
Siêu âm Doppler màu có thể nâng cao độ chính xác chẩn đoán trong việc xác định RPOC. Ở những bệnh nhân nghi ngờ RPOC dựa trên hoàn cảnh lâm sàng, sự hiện diện của tín hiệu mạch máu trong phức hợp nội mạc dày hoặc khối nội mạc gợi ý cao đến RPOC. Mức độ tưới máu có thể được chia thành bốn nhóm bằng cách so sánh tưới máu nội mạc với cơ tử cung bình thường lân cận (Hình 2-6). Vì RPOC có thể vô mạch, nên sự vắng mặt của dòng chảy trên Doppler màu không loại trừ chẩn đoán này. RPOC vô mạch (loại 0) và các cục máu đông trong tử cung không hiển thị dòng chảy trên hình ảnh siêu âm Doppler màu. Tuy nhiên, nếu vật chất hồi âm dày trong buồng tử cung có vẻ trôi nổi tự do, điều này gợi ý cục máu đông hơn là RPOC.

Hình 2. Các hình minh họa sơ đồ về sót sản phẩm thụ thai với các kiểu tưới máu khác nhau (loại 0-3). Mức độ tưới máu được đánh giá bằng cách so sánh dòng chảy mạch máu nội mạc với cơ tử cung trên siêu âm Doppler màu. Được lấy từ Kamaya và cộng sự, J Ultrasound Med 2009;28:1031-1041, với sự cho phép của John Wiley & Sons.
Hình 3. Sót sản phẩm thụ thai, type 0. Một sản phụ 36 tuổi đến phòng cấp cứu vào ngày thứ 10 sau sinh với tình trạng xuất huyết âm đạo ồ ạt, chóng mặt và đau đầu. A. Siêu âm thang xám qua ngả âm đạo của tử cung cho thấy sự dày lên của phức hợp hồi âm nội mạc (được viền bởi các mũi tên). B. Siêu âm Doppler màu mặt cắt dọc cho thấy không có dòng chảy mạch máu bên trong phức hợp hồi âm nội mạc bị dày lên. Kết quả giải phẫu bệnh phù hợp với sót sản phẩm thụ thai.
Hình 4. Sót sản phẩm thụ thai, type 1. Một sản phụ 30 tuổi nhập viện với tình trạng xuất huyết âm đạo kèm đau quặn bụng dưới kéo dài 9 ngày. A. Siêu âm thang xám mặt cắt ngang cho thấy một khối đồng hồi âm (các mũi tên) bên trong buồng tử cung. B. Siêu âm Doppler màu cho thấy các nốt tín hiệu dòng chảy nhỏ (mũi tên rỗng) bên trong khối. Kết quả giải phẫu bệnh là sót sản phẩm thụ thai.
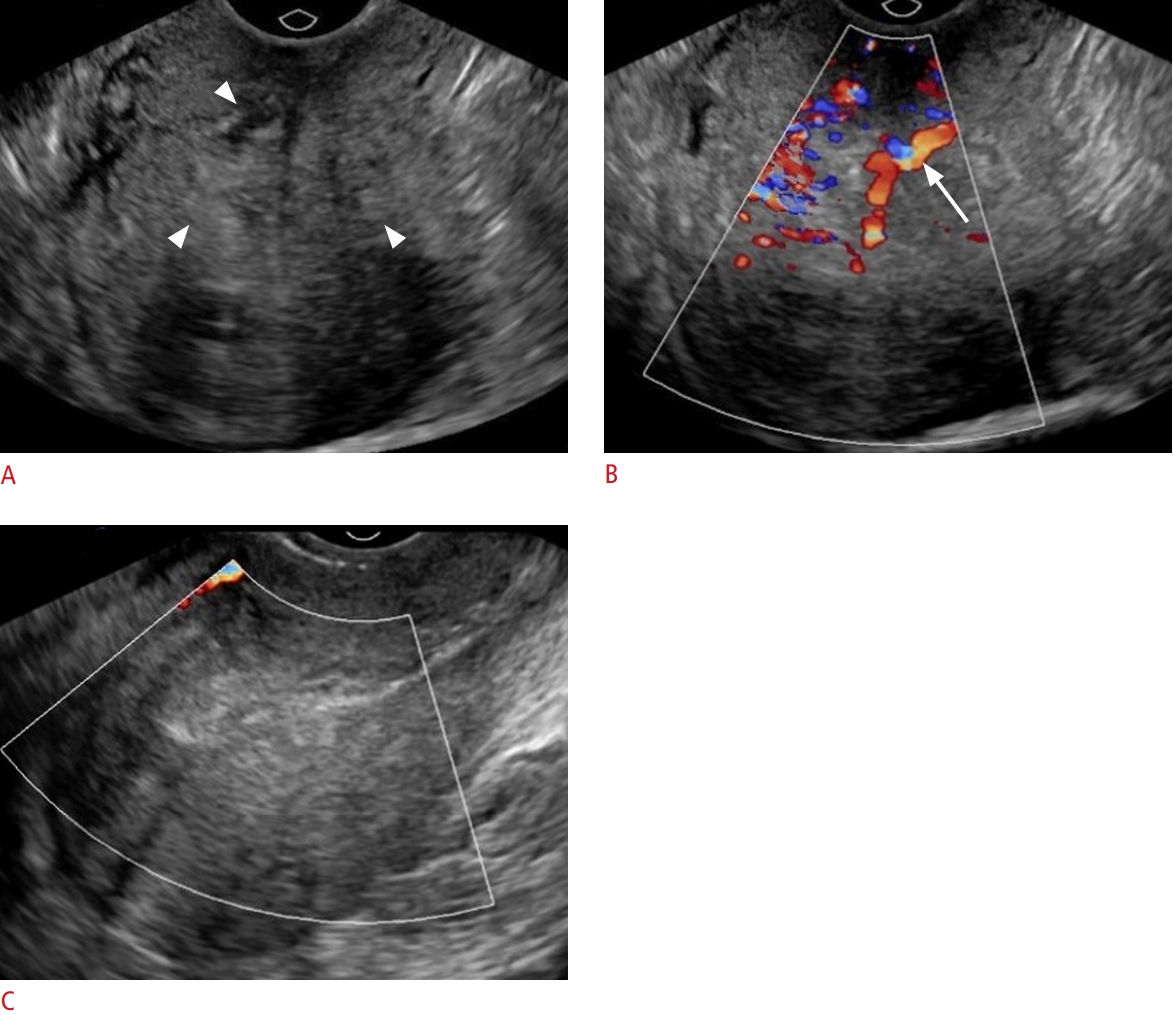
Hình 5. Sót sản phẩm thụ thai, loại 2. Một phụ nữ 31 tuổi nhập viện với tình trạng xuất huyết âm đạo dai dẳng sau sinh thường. A, B. Siêu âm qua ngả âm đạo mặt cắt ngang cho thấy vật chất hồi âm hỗn hợp (A, được viền bởi các đầu mũi tên) bên trong buồng tử cung với tăng sinh mạch máu rõ rệt trên Doppler màu (B, mũi tên). Bệnh nhân được điều trị bằng nong và nạo buồng tử cung. Kết quả giải phẫu bệnh phù hợp với sót sản phẩm thụ thai. C. Hình ảnh siêu âm qua ngả âm đạo tái khám sau hai tuần cho thấy sự biến mất hoàn toàn của vật chất hồi âm bên trong buồng tử cung. Không ghi nhận tín hiệu mạch máu bên trong nội mạc trên siêu âm Doppler màu (C).
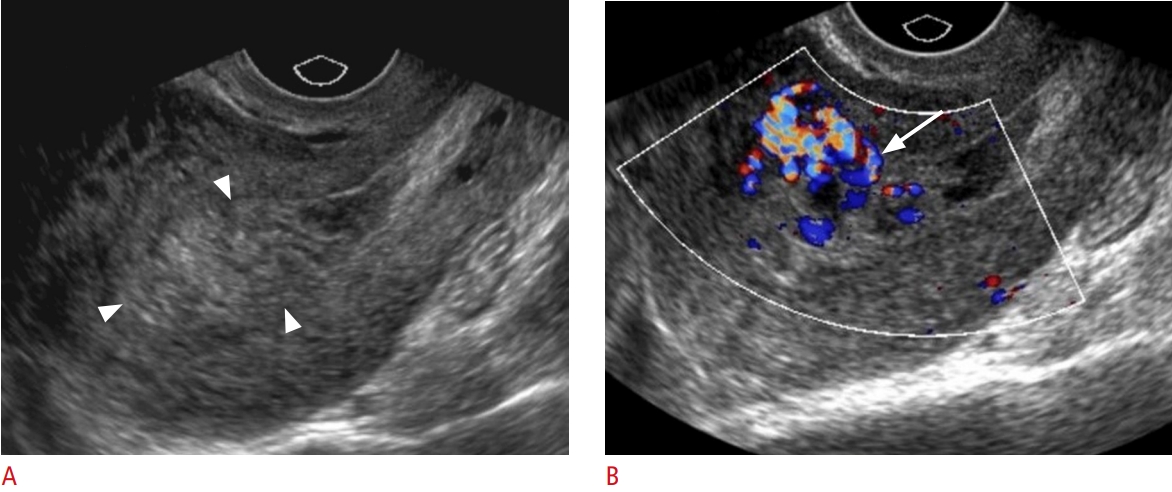
Hình 6. Sót sản phẩm thụ thai, loại 3. Một bệnh nhân 39 tuổi đã sinh thường cách đây 9 ngày nhập viện với tình trạng xuất huyết âm đạo ồ ạt. A, B. Hình ảnh siêu âm thang xám qua ngả âm đạo mặt cắt dọc (A) của tử cung cho thấy một khối hỗn hợp (được viền bởi các đầu mũi tên) làm dày nội mạc. Hình ảnh siêu âm Doppler màu (B) cho thấy sự tưới máu mạnh (mũi tên) của khối. Bệnh nhân đã được nong và nạo buồng tử cung. Kết quả giải phẫu bệnh phù hợp với sót sản phẩm thụ thai.
Khi đánh giá khả năng sót nhau (RPOC) loại 3, điều cần thiết là phải phân biệt với dị dạng động tĩnh mạch (AVM). Việc này có thể khó khăn, nhưng theo nguyên tắc chung, tình trạng tăng sinh mạch của sót nhau loại 3 sẽ tập trung ở nội mạc tử cung, trong khi sự tưới máu của dị dạng động tĩnh mạch tử cung (UAVM) thường tập trung ở cơ tử cung. UAVM có thể là một tình trạng đe dọa tính mạng cần điều trị can thiệp nội mạch. Do đó, trong các trường hợp nghi ngờ sót nhau với sự tăng sinh mạch máu rõ rệt, có thể là sót nhau loại 3 hoặc AVM, thông tin này cần được truyền đạt rõ ràng cho bác sĩ sản khoa để tránh thực hiện nong và nạo (D&C).
Viêm nội mạc tử cung
Viêm nội mạc tử cung là tình trạng nhiễm trùng của nội mạc tử cung và có thể xảy ra sau khi sinh hoặc sau bất kỳ can thiệp nào vào tử cung. Nguy cơ viêm nội mạc tử cung sau sinh mổ lớn hơn so với sinh thường. Các yếu tố nguy cơ gây viêm nội mạc tử cung bao gồm sót nhau, chuyển dạ kéo dài và ối vỡ sớm. Các triệu chứng của viêm nội mạc tử cung có thể bao gồm sốt, đau vùng chậu, ấn đau tử cung, dịch tiết âm đạo có mủ và chậm thoái triển tử cung (tử cung to kéo dài sau sinh). Viêm nội mạc tử cung là một chẩn đoán lâm sàng, và các hình ảnh của nó có thể chồng lấp với những thay đổi hậu sản bình thường. Nội mạc tử cung bị nhiễm trùng có thể biểu hiện các đặc điểm siêu âm hậu sản bình thường mà không có bất kỳ dấu hiệu nhiễm trùng đặc hiệu nào trên hình ảnh. Dịch và cặn hồi âm bên trong buồng tử cung có thể phù hợp với tình trạng xuất huyết hoặc cục máu đông và không phải lúc nào cũng chỉ điểm tình trạng nhiễm trùng. Ngoài ra, nội mạc tử cung có thể có hình ảnh dày lên và không đồng nhất với sự tăng sinh mạch máu (Hình 7). Như thường lệ, bệnh cảnh lâm sàng sẽ đóng góp rất lớn vào việc giải thích các dấu hiệu này. Có thể thấy khí bên trong buồng tử cung. Trên siêu âm, điều này sẽ biểu hiện dưới dạng các nốt hồi âm dày kèm bóng lưng dơ hoặc xảo ảnh đuôi sao chổi (ring-down), hướng đến nhiễm trùng (Hình 7). Tuy nhiên, cần lưu ý rằng khí trong nội mạc tử cung có thể là một dấu hiệu bình thường trong tối đa 3 tuần sau sinh và có thể gặp ở tối đa 20% sản phụ khỏe mạnh. Viêm nội mạc tử cung được điều trị bằng kháng sinh phổ rộng đường tĩnh mạch. Nếu phát hiện khối máu tụ nhiễm trùng, sót nhau hoặc áp xe tử cung, có thể cần phải nạo buồng tử cung. Các biến chứng nghiêm trọng của viêm nội mạc tử cung không được điều trị như viêm phúc mạc, áp xe, huyết khối tĩnh mạch buồng trứng và viêm tắc tĩnh mạch nhiễm khuẩn xảy ra ở 1% đến 4% bệnh nhân.
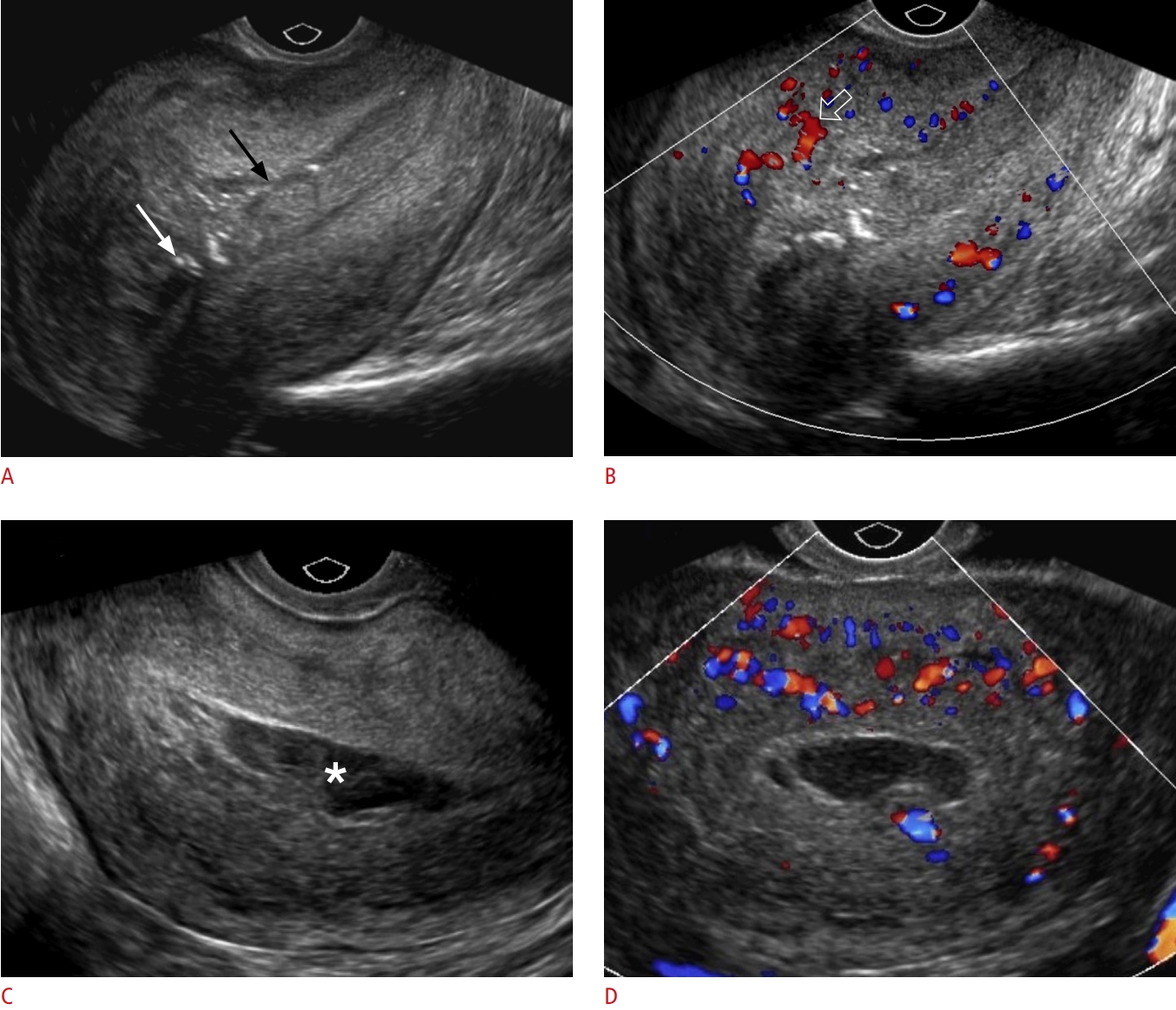
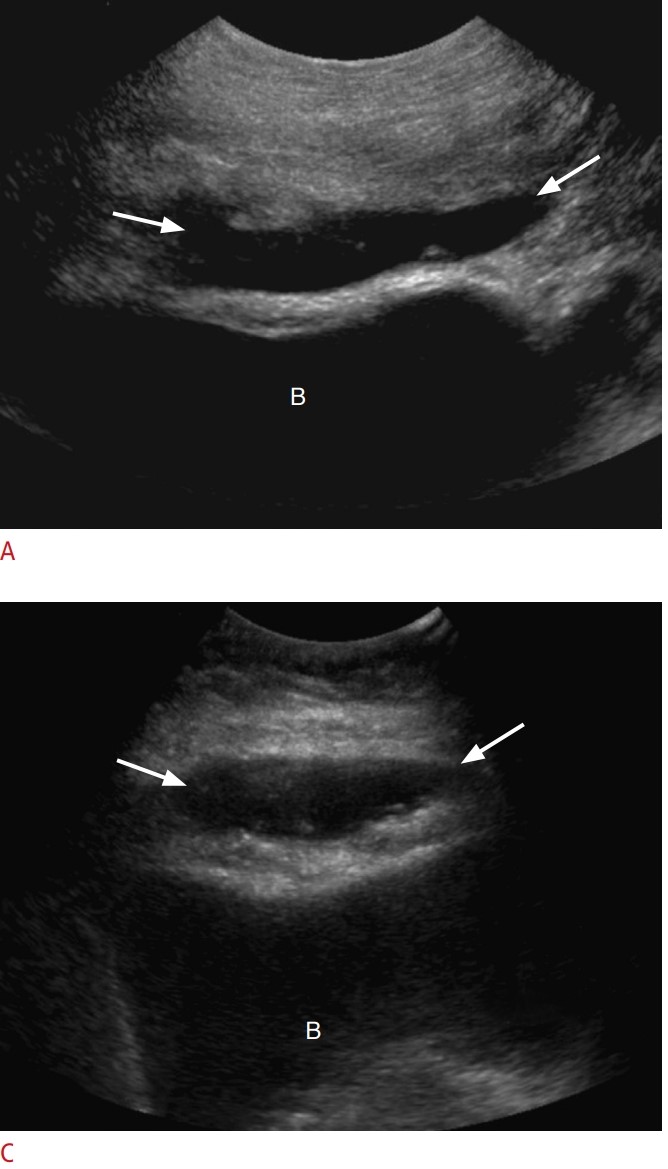
Hình 7. Viêm nội mạc tử cung. A, B. Một sản phụ 34 tuổi nhập viện với biểu hiện đau bụng, dịch tiết âm đạo có mủ, sốt và tăng bạch cầu. Siêu âm thang xám mặt cắt dọc (A) của tử cung cho thấy nội mạc dày lên chứa đầy hồi âm không đồng nhất (mũi tên đen) và nhiều nốt hồi âm dày đại diện cho khí (mũi tên). Hình ảnh Doppler màu (B) cho thấy tăng dòng chảy (mũi tên rỗng) bên trong cơ tử cung lân cận. Bệnh nhân đã được điều trị bằng kháng sinh đường tiêm. C, D. Một sản phụ 27 tuổi có tiền sử ối vỡ sớm nhập viện với biểu hiện đau bụng dưới, sốt, tiết dịch âm đạo và tăng bạch cầu. Siêu âm qua ngả âm đạo mặt cắt dọc của tử cung (C) cho thấy buồng tử cung giãn rộng và tụ dịch giảm âm (dấu hoa thị) kèm cặn hồi âm. Siêu âm Doppler màu mặt cắt ngang (D) cho thấy tăng dòng chảy bên trong cơ tử cung lân cận. Bệnh nhân đã được điều trị bằng kháng sinh phổ rộng.
Dị dạng động tĩnh mạch tử cung
Dị dạng động tĩnh mạch tử cung (UAVM) xảy ra khi có sự thông nối trực tiếp giữa hệ thống động mạch và tĩnh mạch mà không có giường mao mạch trung gian. UAVM là một nguyên nhân hiếm gặp gây chảy máu hậu sản và có thể là bẩm sinh hoặc mắc phải. Siêu âm là phương pháp chẩn đoán hình ảnh ban đầu được lựa chọn để đánh giá bệnh nhân bị UAVM. Các dấu hiệu trên thang xám thường đa dạng và không đặc hiệu, bao gồm sự không đồng nhất hoặc dày lên của cơ tử cung. Đôi khi có thể thấy một khối hỗn hợp trong cơ hoặc nội mạc tử cung giới hạn không rõ, chứa nhiều cấu trúc dạng nang hoặc ống (Hình 8). Các thăm khám Doppler màu và Doppler phổ là rất cần thiết để chứng minh bản chất mạch máu của tổn thương với dòng chảy trong cấu trúc ống dạng nang nói trên. Việc khảo sát Doppler sẽ cho thấy dòng chảy đa hướng với hiện tượng vượt ngưỡng (aliasing) và hình ảnh dạng khảm liên quan đến dòng chảy rối vận tốc cao. Nếu nghi ngờ UAVM ở bệnh nhân, các chỉ định hình ảnh cần được thực hiện trước khi can thiệp thủ thuật trong lòng tử cung để loại trừ chẩn đoán này, vì nong và nạo (D&C) có thể dẫn đến xuất huyết đe dọa tính mạng.
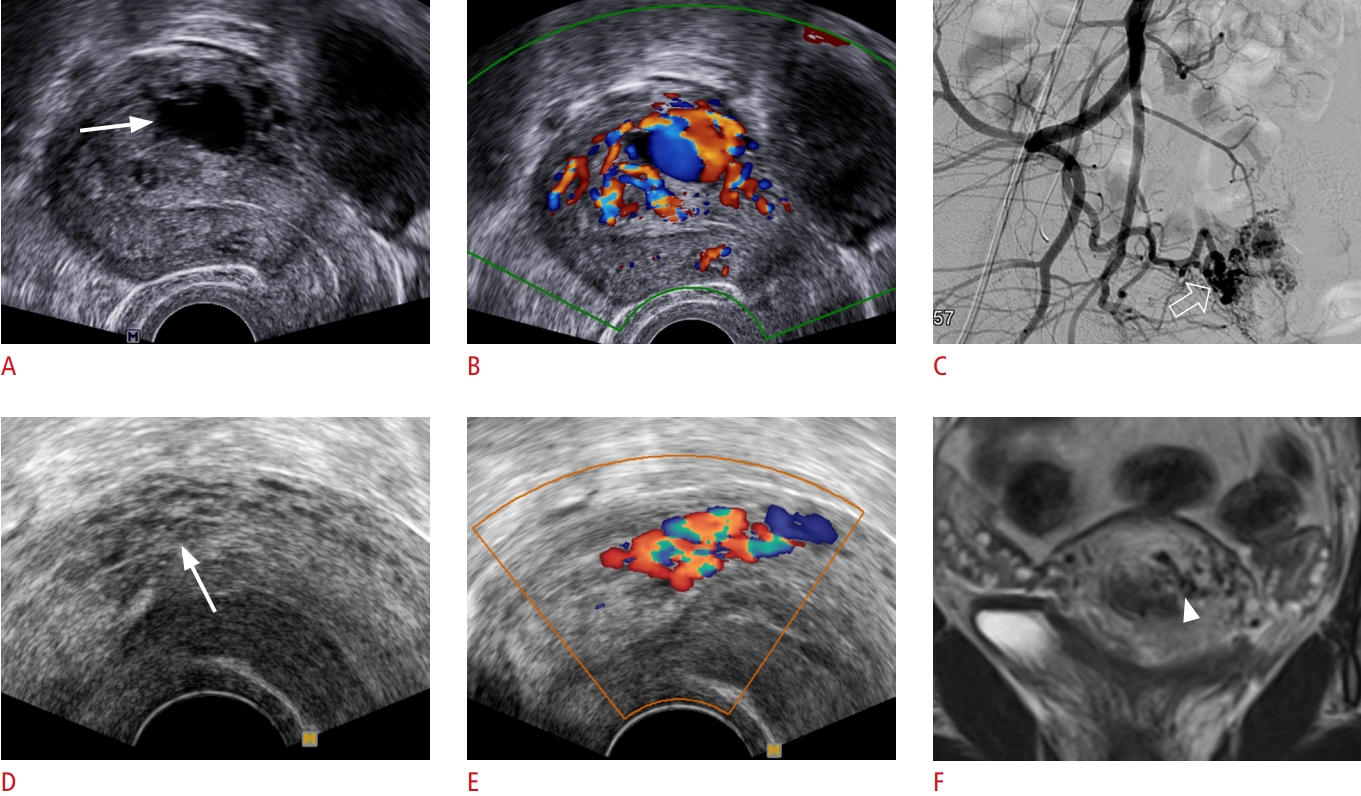
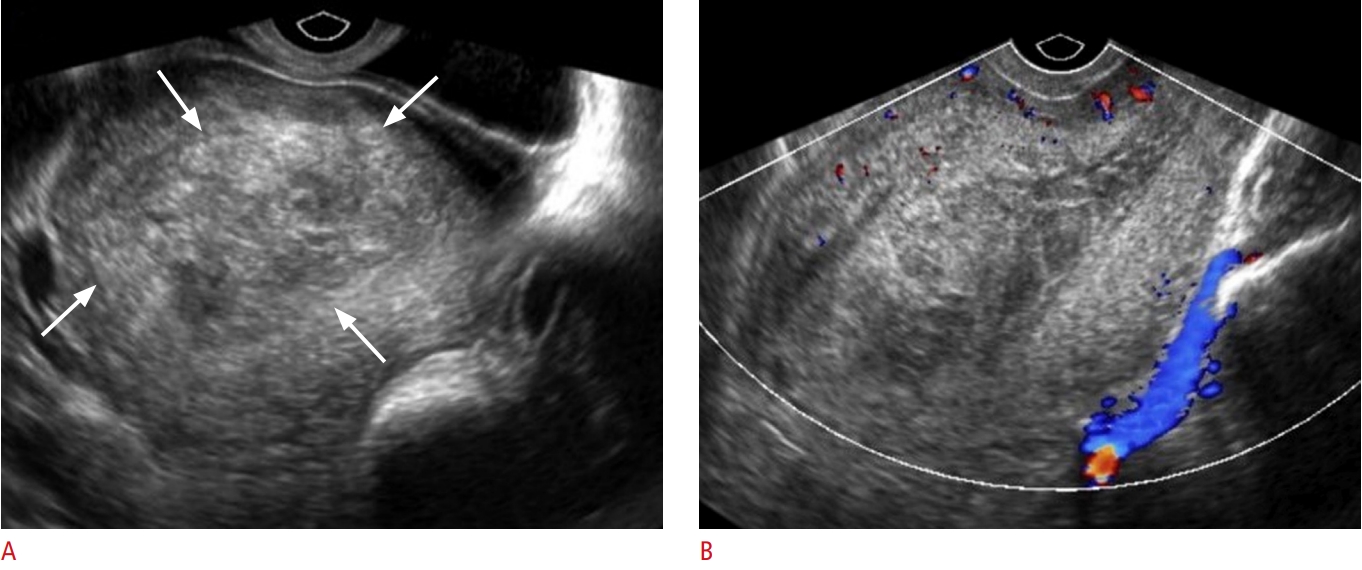
Hình 8. Dị dạng động tĩnh mạch tử cung (AVM). A-C. Một phụ nữ 35 tuổi nhập viện với xuất huyết âm đạo hậu sản. A. Siêu âm thang xám mặt cắt dọc cho thấy một cấu trúc nang trống âm (mũi tên) bên trong cơ tử cung. B. Siêu âm Doppler màu tương ứng cho thấy tăng sinh mạch máu rõ rệt với hình ảnh dạng khảm chủ yếu ở cơ tử cung. C. Chụp mạch số hóa xóa nền (DSA) cho thấy nhiều nhánh nuôi từ động mạch (mũi tên rỗng) xuất phát chủ yếu từ động mạch tử cung phải bị giãn, phù hợp với AVM (được cung cấp bởi Bác sĩ Sung Yoon Park, Trung tâm Y tế Samsung). D-F. Một sản phụ 28 tuổi nhập viện với tình trạng rong kinh. D. Siêu âm thang xám phát hiện nhiều cấu trúc ống trống âm (mũi tên) trong cơ tử cung. E. Siêu âm Doppler màu tương ứng cho thấy dòng chảy rối trong các cấu trúc trống âm gợi ý AVM. F. Cộng hưởng từ T2 mặt cắt coronal cho thấy một vài cấu trúc trống tín hiệu dòng chảy (flow void) ngoằn ngoèo (đầu mũi tên) trong cơ tử cung, phù hợp với AVM. Bệnh nhân được điều trị bảo tồn bằng liệu pháp hormone (Leuplin) (được cung cấp bởi Bác sĩ Taek Min Kim, Đại học Quốc gia Seoul).
Giả phình động mạch tử cung
Giả phình động mạch tử cung (Uterine artery pseudoaneurysm – UAP) là tình trạng lồi ra bất thường của động mạch do tổn thương động mạch. Giả phình mạch xảy ra khi rò rỉ máu động mạch vào mô xung quanh dẫn đến sự thông nối dai dẳng giữa động mạch và ổ tụ máu được khu trú. Hình ảnh siêu âm thang xám cho thấy một cấu trúc dạng nang bên trong tử cung, và đánh giá Doppler màu sẽ cho thấy dòng chảy động mạch xoáy hai chiều, có thể giống biểu tượng âm-dương (dấu hiệu âm dương) (Hình 9, 10). Trong quá trình phân tích phổ, dạng sóng “đến và đi” (to-and-fro) sẽ được nhìn thấy tại cổ túi giả phình, và máu đi vào và đi ra khỏi túi giả phình . UAP có nguy cơ vỡ hoặc lan rộng; do đó cần can thiệp khẩn cấp. Điều trị nội mạch hoặc nút mạch là lựa chọn điều trị đầu tiên cho UAP.
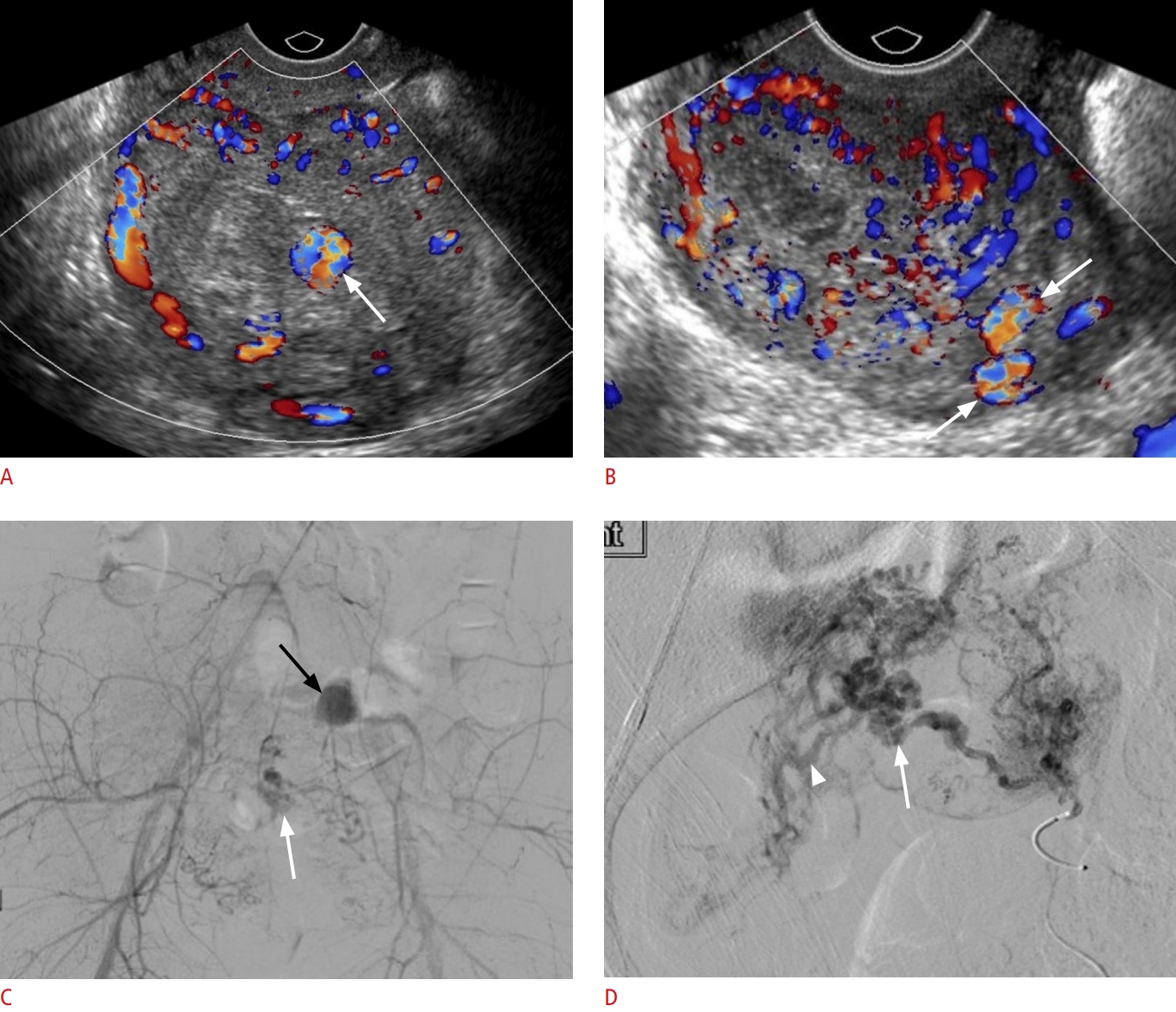
Hình 9. Rò động tĩnh mạch tử cung (AVF) và giả phình mạch. Một phụ nữ 26 tuổi sinh thường cách đây 3 tuần nhập viện với tình trạng xuất huyết âm đạo ồ ạt. A. Siêu âm Doppler màu qua ngả âm đạo cho thấy dòng máu xoáy bên trong một cấu trúc tròn (mũi tên), phù hợp với giả phình mạch. B. Hình ảnh Doppler màu mặt cắt dọc cho thấy các mạch máu ngoằn ngoèo (mũi tên) trong cơ tử cung thuộc thân tử cung. C. Hình ảnh chụp mạch số hóa xóa nền (DSA) động mạch chậu chung phải cho thấy một túi giả phình (mũi tên đen) và rò động tĩnh mạch (AVF) liên quan (mũi tên) xuất phát từ một nhánh xa của động mạch tử cung trái. D. DSA động mạch tử cung trái siêu chọn lọc cho thấy AVF (mũi tên) với tĩnh mạch dẫn lưu sớm (đầu mũi tên). Bệnh nhân được điều trị bằng nút mạch qua đường động mạch sử dụng Gelfoam và coils.
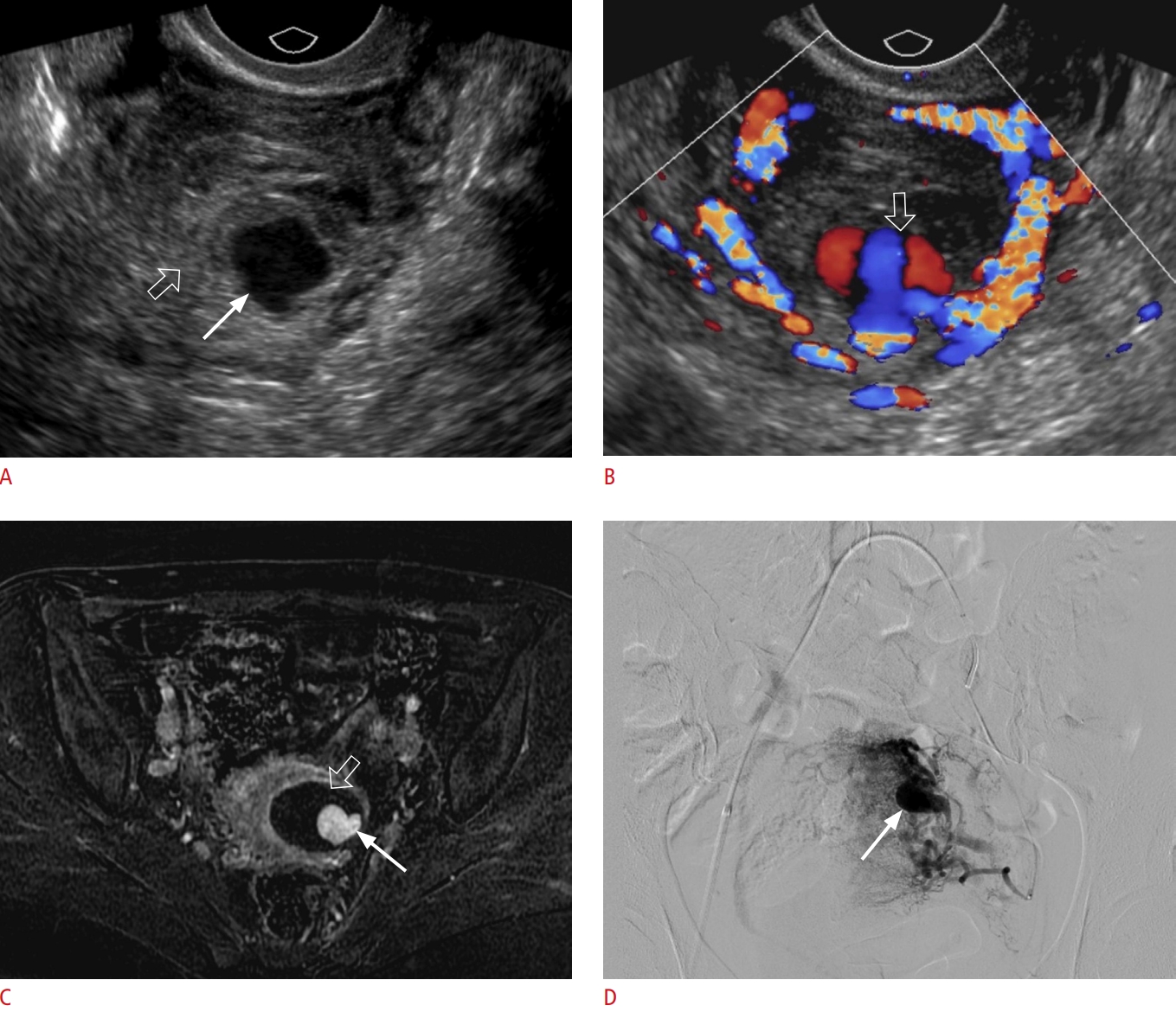
Hình 10. Giả phình động mạch tử cung. Một phụ nữ 35 tuổi sinh thường cách đây 4 tuần có biểu hiện xuất huyết âm đạo ồ ạt. A. Trên siêu âm thang xám, túi giả phình (mũi tên) được nhìn thấy là một cấu trúc tròn trống âm bên trong tử cung với khối máu tụ hồi âm dày ở ngoại vi (mũi tên rỗng). B. Siêu âm Doppler màu cho thấy dấu hiệu “âm-dương” điển hình (mũi tên rỗng) bên trong túi giả phình, đại diện cho dòng chảy động mạch rối. C. Cộng hưởng từ vùng chậu T1-weighted xóa mỡ có tiêm thuốc tương phản mặt cắt ngang (axial) cho thấy trung tâm ngấm thuốc của túi giả phình (mũi tên) và khối máu tụ ngoại vi không ngấm thuốc (mũi tên rỗng). D. Hình ảnh chụp mạch số hóa xóa nền xác nhận túi giả phình (mũi tên) xuất phát từ một nhánh xa của động mạch tử cung trái. Động mạch tử cung trái đoạn xa đã được nút mạch bằng hỗn hợp Gelfoam.
Huyết khối tĩnh mạch buồng trứng
Huyết khối tĩnh mạch buồng trứng (Ovarian vein thrombosis – OVT) là một biến chứng hiếm gặp xảy ra ở 0,02% đến 0,18% thai kỳ [17]. Hầu hết (80%-90%) các trường hợp xảy ra ở tĩnh mạch buồng trứng phải do sự xoay phải thông thường của tử cung lớn trong thai kỳ, gây chèn ép tĩnh mạch buồng trứng phải vào gờ chậu. Bệnh nhân có thể không có triệu chứng hoặc than phiền đau bụng mơ hồ và sốt. OVT có thể tự khỏi, nhưng cũng có thể dẫn đến các biến chứng nghiêm trọng như huyết khối tĩnh mạch chủ dưới (IVC), thuyên tắc phổi và nhiễm trùng huyết. Hình ảnh siêu âm thang xám và Doppler màu có thể cho thấy các cấu trúc ống hoặc ngoằn ngoèo giảm âm ở phần phụ cạnh động mạch buồng trứng mà không thấy dòng chảy trên Doppler màu (Hình 11). Sự lan rộng của huyết khối vào IVC có thể nhìn thấy bằng siêu âm, cũng như sự to lên của buồng trứng ở bên bị ảnh hưởng.
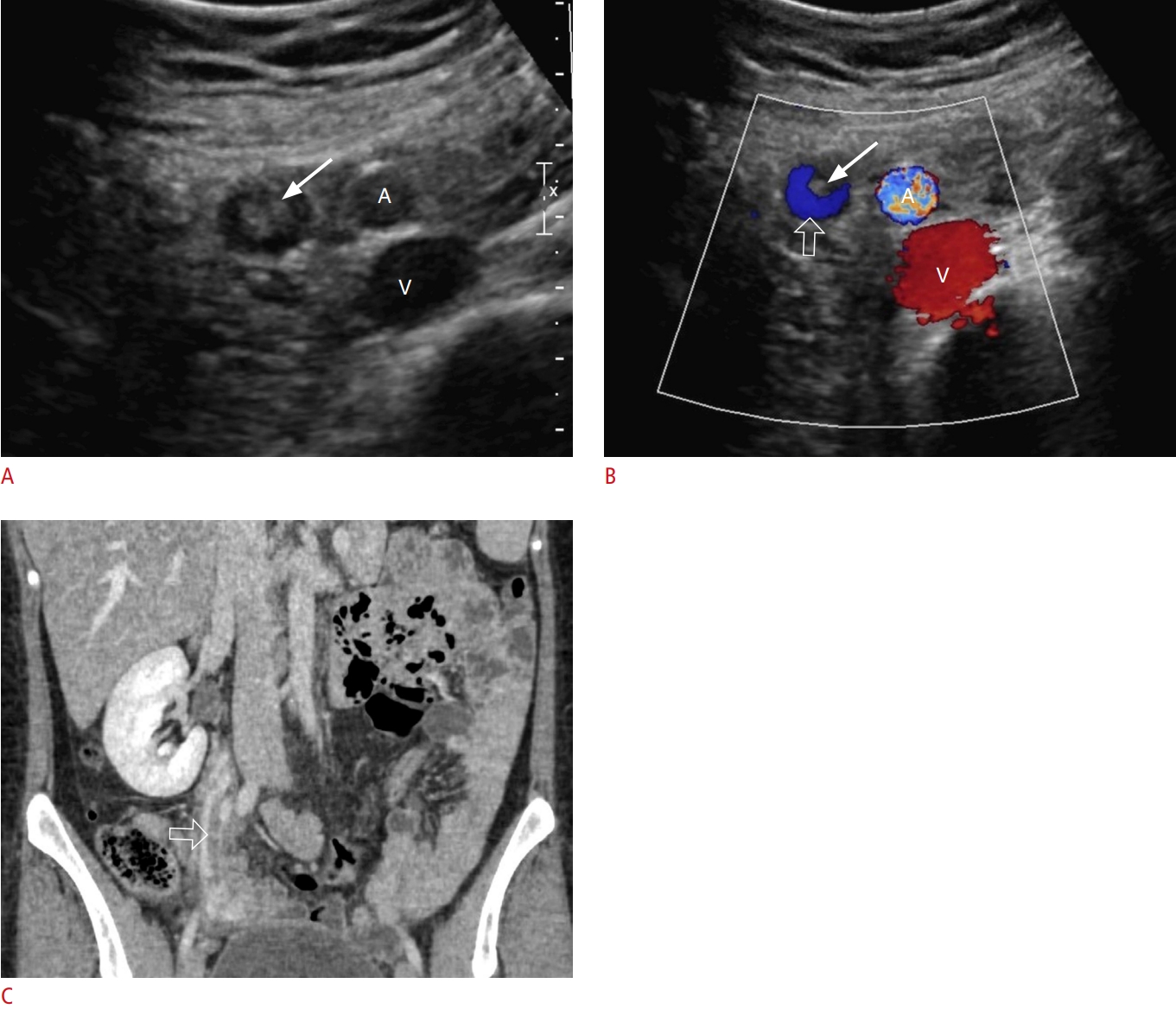
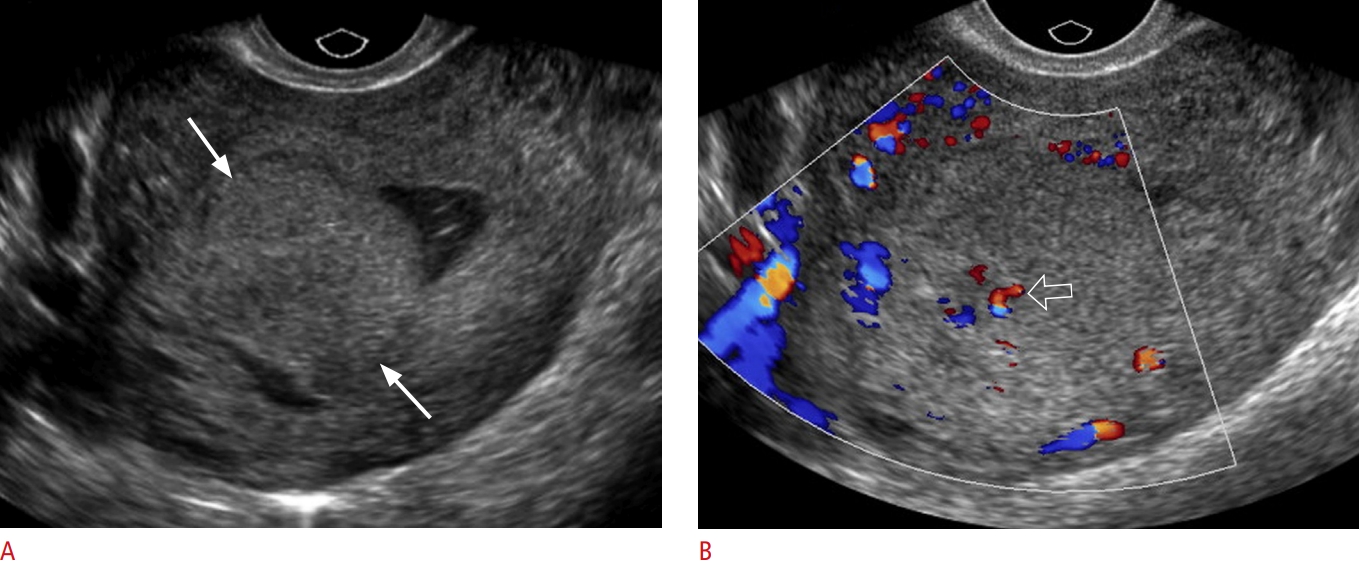
Hình 11. Huyết khối tĩnh mạch buồng trứng. Một sản phụ 24 tuổi nhập viện với đau bụng dưới bên phải. A. Siêu âm thang xám qua ngả bụng cho thấy huyết khối hồi âm dày (mũi tên) bên trong tĩnh mạch buồng trứng phải, dẫn đến tắc nghẽn không hoàn toàn. B. Siêu âm Doppler màu cho thấy huyết khối hồi âm dày (mũi tên) bên trong tĩnh mạch buồng trứng và dòng chảy tĩnh mạch (mũi tên rỗng) ở phần không bị tắc của tĩnh mạch buồng trứng. Động mạch chậu chung phải (A) và tĩnh mạch (V) được hiển thị trong cả hai hình ảnh siêu âm. C. Chụp cắt lớp vi tính có tiêm thuốc tương phản mặt cắt vành (coronal) cho thấy vùng giảm tỷ trọng trung tâm (mũi tên rỗng) bên trong tĩnh mạch buồng trứng phải, đại diện cho huyết khối gây tắc một phần.
Khối máu tụ vạt bàng quang (Bladder Flap Hematoma) và Khối máu tụ dưới cân (Subfascial Hematoma)
Khối máu tụ vạt bàng quang xảy ra sau sinh mổ do cầm máu không đầy đủ và biểu hiện dưới dạng khối máu tụ giữa thành bàng quang và đoạn dưới tử cung. Trên hình ảnh siêu âm, khối máu tụ vạt bàng quang sẽ được nhìn thấy là một khối vô mạch hồi âm hỗn hợp nằm phía trước đoạn dưới tử cung và phía sau thành bàng quang (Hình 12). Khối máu tụ vạt bàng quang nhỏ (<2 cm) là biến chứng thường gặp sau sinh mổ (Hình 13). Khối máu tụ vạt bàng quang lớn (>5 cm) nên cảnh báo bác sĩ chẩn đoán hình ảnh về khả năng bục vết mổ tử cung [18].
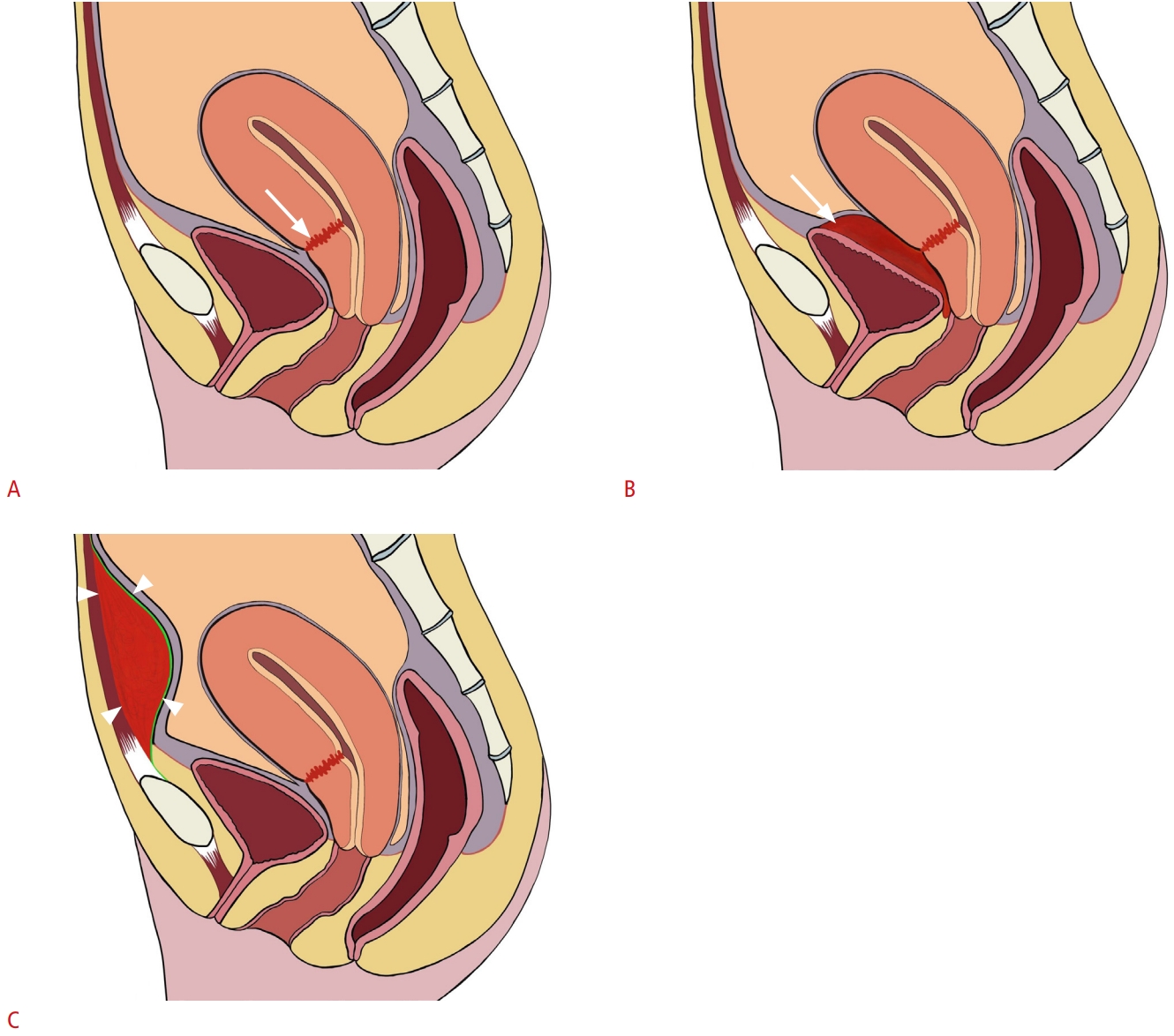
Hình 12. Hình minh họa sơ đồ về vết mổ lấy thai bình thường, khối máu tụ vạt bàng quang và khối máu tụ dưới cân. A. Hình ảnh bình thường của vết mổ lấy thai (mũi tên) ở đoạn dưới trước tử cung có thể được chứng minh trong tử cung hậu sản bình thường. B. Khối máu tụ vạt bàng quang (mũi tên) hình thành giữa thành trước của đoạn dưới tử cung và thành sau của bàng quang. C. Khối máu tụ dưới cân (đầu mũi tên) là khối máu tụ ngoài phúc mạc nằm trong khoang trước bàng quang, phía sau cơ thẳng bụng và phía trước phúc mạc.

Hình 13. Khối máu tụ vạt bàng quang. A. Một sản phụ 25 tuổi đến phòng cấp cứu với đau vùng chậu. Hình ảnh siêu âm thang xám mặt cắt dọc của tử cung cho thấy một ổ tụ dịch giảm âm nhỏ (vòng tròn) với các hồi âm dày bên trong nằm phía trước tử cung, làm lõm bàng quang (B). Lưu ý buồng tử cung giãn rộng với cục máu đông giảm âm (đầu mũi tên). B-D. Một khối máu tụ vạt bàng quang lớn ở bệnh nhân 26 tuổi đã trải qua sinh mổ 5 ngày trước được hiển thị. B. Siêu âm qua ngả âm đạo mặt cắt dọc cho thấy một ổ tụ dịch hỗn hợp lớn (dấu hoa thị) đẩy tử cung ra sau (mũi tên). C. Hình ảnh siêu âm thang xám mặt cắt ngang cho thấy một khối máu tụ lớn (dấu hoa thị) làm lõm thành sau của bàng quang (B). D. Chụp cắt lớp vi tính mặt cắt dọc có tiêm thuốc tương phản cho thấy ổ tụ dịch tăng tỷ trọng (dấu hoa thị) giữa tử cung (U) và bàng quang (B). Bệnh nhân được điều trị bảo tồn.
Khối máu tụ dưới cân là kết quả của tổn thương các mạch máu thượng vị hoặc các nhánh của chúng ở thành bụng, và bao gồm khối máu tụ trong khoang trước bàng quang, còn được gọi là khoang Retzius (Hình 12, 14). Trên hình ảnh siêu âm, một khối dạng nang hoặc phức tạp sẽ được nhìn thấy sâu bên dưới cơ thẳng bụng và phía trước bàng quang (Hình 14). Mất máu đáng kể có thể xảy ra do khối máu tụ dưới cân vì khoang trước bàng quang có thể chứa dịch lên đến thể tích 2.500 mL. Sự hiện diện của khí hoặc các vách ngăn bên trong là đáng lo ngại về khối máu tụ nhiễm trùng hoặc áp xe, đối với cả khối máu tụ dưới cân và khối máu tụ vạt bàng quang (Hình 14).
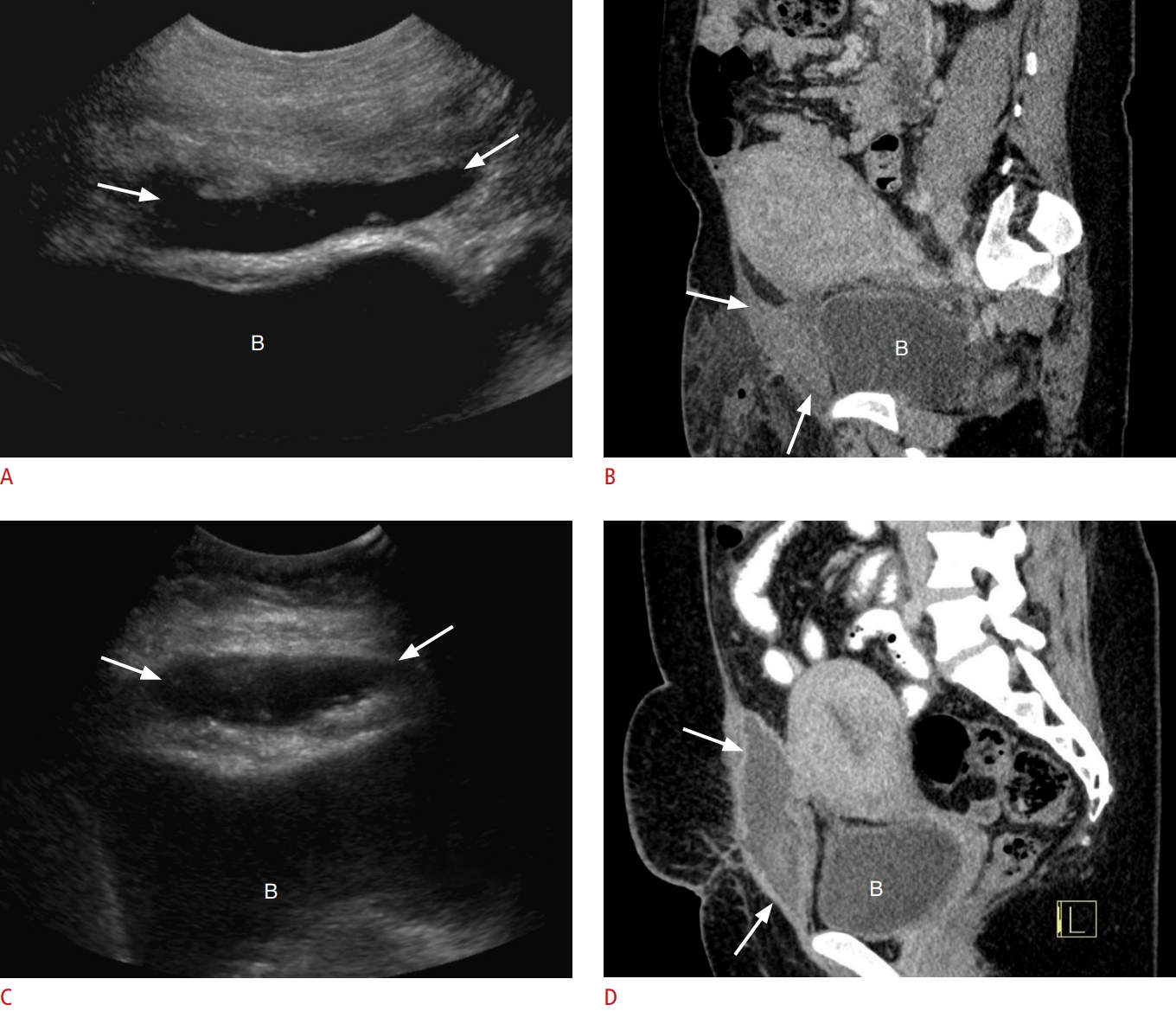
Hình 14. Khối máu tụ dưới cân và áp xe. A. Một sản phụ 22 tuổi đến phòng cấp cứu với đau bụng dưới. Siêu âm thang xám qua ngả bụng cho thấy ổ tụ dịch trống âm (mũi tên) phía trước bàng quang (B). B. Hình ảnh chụp cắt lớp vi tính (CT) mặt cắt dọc có tiêm thuốc tương phản cho thấy ổ tụ dịch tăng tỷ trọng (mũi tên) phía sau cơ thẳng bụng và phía trước bàng quang (B). Lưu ý thâm nhiễm mỡ ở thành bụng trước do phẫu thuật gần đây. C, D. Một phụ nữ 31 tuổi đến phòng cấp cứu với đau bụng dưới và sốt 10 ngày sau sinh mổ. C. Siêu âm thang xám qua ngả bụng cho thấy ổ tụ dịch phức tạp (mũi tên) phía trước bàng quang (B). D. CT mặt cắt dọc có tiêm thuốc tương phản cho thấy ổ tụ dịch ngấm thuốc dạng viền (mũi tên) phía sau cơ thẳng bụng và phía trước bàng quang (B), phù hợp với áp xe. Bệnh nhân cuối cùng đã được dẫn lưu qua da dưới hướng dẫn của siêu âm.
Bục vết mổ tử cung và Vỡ tử cung (Uterine Dehiscence and Uterine Rupture)
Vỡ tử cung là một biến chứng hiếm gặp nhưng nghiêm trọng, thường biểu hiện bằng đau bụng và có thể gây tràn máu phúc mạc đáng kể. Hầu hết các trường hợp vỡ tử cung xảy ra ở bệnh nhân có tiền sử sinh mổ trước đó, mặc dù vỡ tử cung cũng có thể xảy ra tự phát hoặc do chấn thương. Các dấu hiệu siêu âm thang xám bao gồm khuyết cơ tử cung, túi ối lồi ra (ở bệnh nhân mang thai), khối máu tụ ngoài tử cung, tử cung rỗng lớn, và tràn máu phúc mạc. Bục vết mổ tử cung (hoặc bục vết mổ lấy thai) được đặc trưng bởi khuyết cơ tử cung với lớp thanh mạc phủ bên trên còn nguyên vẹn. Việc chẩn đoán bục vết mổ tử cung có thể khó khăn do sự chồng lấp đáng kể với hình ảnh hậu phẫu bình thường của vết mổ lấy thai. Sự hiện diện của khối máu tụ vạt bàng quang lớn (>5 cm) có liên quan đến vỡ tử cung. MRI vùng chậu có tiêm thuốc tương phản có thể hữu ích để chứng minh lớp thanh mạc còn nguyên vẹn nhờ độ phân giải tương phản mô mềm mạnh mẽ.
Kết luận Xuất huyết âm đạo và đau vùng chậu hậu sản có nhiều nguyên nhân, một số trong đó có thể yêu cầu điều trị khẩn cấp. Siêu âm là phương tiện chẩn đoán hình ảnh được lựa chọn trong bối cảnh cấp cứu để đánh giá PPH và đau vùng chậu. Tiền sử và các dấu hiệu lâm sàng là rất quan trọng để cung cấp thông tin cho việc đánh giá siêu âm đối với một số tình trạng, chẳng hạn như sót nhau và viêm nội mạc tử cung. Vì sót nhau loại 3 có thể bắt chước AVM, các dấu hiệu cần được thảo luận với bác sĩ sản khoa để có hướng xử trí thích hợp. Việc làm quen với các dấu hiệu lâm sàng và đặc điểm siêu âm của các tình trạng gây đau vùng chậu cấp tính và xuất huyết âm đạo trong giai đoạn hậu sản tạo điều kiện cho chẩn đoán nhanh chóng, chính xác và bắt đầu điều trị kịp thời.