Tóm tắt
Sự phát triển và cải tiến của các đầu dò tần số cao trong các hệ thống siêu âm hiện nay đã cho phép chúng ta thu được thông tin chi tiết hơn về các cấu trúc nhỏ và nông, chẳng hạn như các ngón tay, vốn là vị trí thường xuyên bị tổn thương ở một bộ phận lớn dân số (chấn thương do sang chấn chiếm 28% các chấn thương hệ cơ xương khớp) và có thể dẫn đến tàn tật đáng kể cho người bệnh. Nhờ khả năng tiếp cận vượt trội, độ phân giải cao và khả năng thực hiện các khảo sát động, siêu âm đã trở thành kỹ thuật chẩn đoán hình ảnh được ưu tiên lựa chọn để đánh giá các tình trạng này. Kỹ thuật này bao quát một loạt các bệnh lý, bao gồm tổn thương gân, dây chằng và khớp, cũng như các khối u và giả u mô mềm, những nội dung này sẽ được mô tả chi tiết trong phần chính của bài viết. Tuy nhiên, do sự phức tạp và kích thước nhỏ của các cấu trúc này, cùng với sự cần thiết phải chẩn đoán sớm để có thể can thiệp phẫu thuật và giảm thiểu sự suy giảm chức năng, việc nắm vững giải phẫu, kỹ thuật thăm khám và các bệnh lý cơ bản của ngón tay là vô cùng thiết yếu để thực hiện đánh giá kỹ lưỡng và đạt được chẩn đoán chính xác. Do đó, mục tiêu chính của bài viết này là trình bày các nội dung trên một cách thực tế và trực quan, giúp tài liệu này hữu ích không chỉ cho các bác sĩ chẩn đoán hình ảnh mà còn cho các bác sĩ chuyên khoa khác, vì siêu âm là phương pháp hình ảnh được sử dụng phổ biến nhất ngoài chuyên ngành chẩn đoán hình ảnh.
Giới thiệu
Siêu âm (US) là một trong những kỹ thuật chẩn đoán hình ảnh được sử dụng rộng rãi nhất trên toàn thế giới. Kể từ nguồn gốc của nó, sau sự phát hiện ra sóng siêu âm vào năm 1974 bởi nhà sinh học người Ý Lazzaro Spallanzani trong khi nghiên cứu sự bay của loài dơi, qua sự phát triển của sonar trong Chiến tranh Thế giới thứ hai, và cho đến việc áp dụng siêu âm vào chẩn đoán hình ảnh y khoa vào cuối thế kỷ 20 như một phương pháp khả thi để chẩn đoán và điều trị, siêu âm đã trải qua sự tiến hóa và phát triển liên tục.
Bắt đầu từ những năm 1990, với những tiến bộ về công nghệ, toàn bộ quy trình đã trở nên kỹ thuật số hóa, cho phép hiển thị hình ảnh trên màn hình. Sau cột mốc này, thiết bị và đầu dò đã được cải thiện đáng kể về chất lượng hình ảnh, giảm chi phí và trở nên dễ dàng thao tác hơn nhiều, khiến siêu âm trở thành phương pháp chẩn đoán hình ảnh được sử dụng nhiều nhất ngoài chuyên ngành chẩn đoán hình ảnh, chẳng hạn như trong lĩnh vực gây tê vùng.
Hiện nay, chúng ta có các đầu dò tần số cao cho phép thu được thông tin chi tiết hơn về các cấu trúc nhỏ và nông, chẳng hạn như các ngón tay.
Các ngón tay là một trong những bộ phận tham gia nhiều nhất của cơ thể con người trong sự tương tác với môi trường, cũng như trong việc thực hiện các hoạt động sinh hoạt hàng ngày. Do vị trí và chức năng của chúng, các ngón tay rất nhạy cảm với nhiều bệnh lý khác nhau do các hoạt động giải trí và nghề nghiệp liên quan đến sức mạnh và các chuyển động lặp đi lặp lại, cũng như các chấn thương, vốn chiếm 28% các chấn thương hệ cơ xương khớp. Những bệnh lý này sẽ làm suy giảm chức năng đáng kể, khiến việc chẩn đoán và điều trị trở nên rất quan trọng.
Siêu âm, nhờ vào tính sẵn có, khả năng cung cấp thông tin chi tiết và khả năng thực hiện các khảo sát động, cho phép chúng ta xúc tiến việc chẩn đoán các bệnh lý này. Tuy nhiên, sự thành công của chẩn đoán phụ thuộc phần lớn vào kinh nghiệm của người thực hiện. Do đó, mục đích của bài viết này là giúp người đọc làm quen với giải phẫu siêu âm bình thường của các ngón tay, đưa ra một số mẹo để thực hiện siêu âm và xem xét các bệnh lý phổ biến nhất.
Tuy nhiên, cần lưu ý rằng việc tiếp xúc với siêu âm tần số cao không phải là không có rủi ro. Mặc dù có các phương pháp điều trị dựa trên các hiệu ứng sinh học mà chúng tạo ra trên các chỉ số cơ học và nhiệt của mô, nhưng trong phạm vi tần số được sử dụng cho mục đích chẩn đoán, y văn chỉ mới mô tả các rủi ro liên quan đến việc tiếp xúc trong quá trình siêu âm thai kỳ tam cá nguyệt thứ nhất.
Kỹ thuật siêu âm
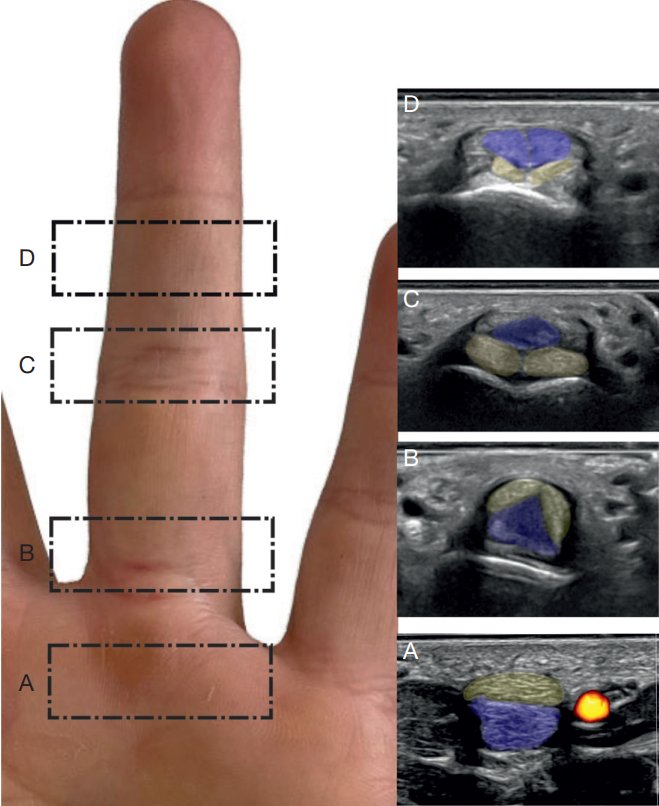
Các hình ảnh trong bài viết này được thu thập từ các bệnh nhân tại trung tâm của chúng tôi và những người tình nguyện khỏe mạnh, sử dụng máy siêu âm cao cấp và các đầu dò linear tần số cao (15–18 MHz), bao gồm cả dạng linear cơ bản và đầu dò dạng que (stick probes).
Bệnh nhân được bố trí ngồi đối diện với bác sĩ chẩn đoán hình ảnh, với bàn tay đặt trên bàn khám ở tư thế phù hợp để thu được hình ảnh của vùng quan tâm trên cả hai mặt cắt ngang và dọc.
Điều quan trọng cần nhớ là luôn bôi một lượng gel dồi dào lên các cấu trúc nông và nhỏ để quan sát tối ưu.
Về khảo sát động, các hướng dẫn cụ thể sẽ được cung cấp trong phần thăm khám bệnh lý.
Vùng duỗi
Giải phẫu bình thường
Cơ chế duỗi của các ngón tay bao gồm các vùng từ I đến V theo phân loại vùng Verdan (Hình 1, 2) và có cấu trúc giải phẫu phức tạp. Chức năng thích hợp của nó phụ thuộc vào hoạt động phối hợp giữa các cơ nội tại của bàn tay (cơ gian cốt và cơ giun) và các gân duỗi.
Hình 1. Sơ đồ các vùng Verdan ở vùng mu bàn tay và các ngón tay. Vùng I, các khớp liên đốt xa; Vùng II, đốt giữa; Vùng III, các khớp liên đốt gần; Vùng IV, đốt gần; Vùng V, các khớp bàn ngón; Vùng VI, vùng mu xương bàn tay; Vùng VII, mạc giữ gân duỗi; Vùng VIII/IX, chỗ nối gân – cơ và các mặt phẳng cơ.
Hình 2. Sơ đồ bộ máy duỗi của các ngón tay. 1, gân tận và dây chằng tam giác (màu hồng); 2, dải trung tâm; 3, các dải bên; 4, trẽ gân duỗi với các sợi ngang của nó; 5, gân duỗi chung.
Gân duỗi được hình thành bởi một dải trung tâm chạy dọc theo mặt mu của các đốt ngón tay và bám tận ở phía xa tại nền đốt giữa (MP – Middle Phalanges) để làm duỗi khớp liên đốt gần (PIP – Proximal interphalangeal joint), nhưng cần có các thành phần khác để ổn định gân và đạt được sự duỗi của khớp liên đốt xa (DIP – Distal interphalangeal joint).
Tại mức khớp bàn ngón (MCP – Metacarpophalangeal joint), các gân duỗi được ổn định bởi trẽ gân duỗi, một cấu trúc mở rộng hình tam giác dạng sợi nằm ở mặt mu của đốt gần (PP), nhận các sợi từ các cơ nội tại và hòa nhập với các gân duỗi. Thành phần chính của nó là các sợi ngang1, là các dải sợi bắt đầu từ tấm gan tay (volar plate)2 và bám vào gân duỗi.
Trên siêu âm, trẽ gân duỗi biểu hiện như một cấu trúc sợi mỏng tăng âm (2 mm) bao phủ bề mặt mu của ngón tay (10). Trên mặt cắt dọc, chỉ quan sát thấy một dải tăng âm dạng đường thẳng song song với ngón tay, trong khi trên mặt cắt ngang, có thể thấy hình ảnh “chim hải âu” điển hình, trong đó gân duỗi tạo thành thân của chim hải âu và các sợi ngang là đôi cánh, được hiển thị như các phần mở rộng dẹt tăng âm ở cả hai bên của gân duỗi (Hình 3).
Hình 3. Hình ảnh siêu âm mặt cắt ngang của giải phẫu trẽ gân duỗi (xem thêm hình atlas bên dưới). (A) Không chú thích. (B) Có chú thích: màu tím: gân duỗi; màu đỏ: các sợi ngang; màu cam: lớp mỡ; màu xanh lá: bao khớp mặt mu; màu trắng: sụn; màu vàng: vỏ xương.
Ở phía xa so với các sợi ngang, các gân duỗi tiếp tục chia thành ba phần: dải trung tâm được mô tả trước đó và hai dải bên chủ yếu được hình thành bởi các cơ nội tại của bàn tay, các cơ này cũng gửi các sợi đóng góp vào dải trung tâm. Một khi các dải bên nhận sự đóng góp từ các cơ nội tại, chúng được gọi là gân kết hợp và hội tụ ở phía xa để tạo thành gân tận, bám vào nền đốt xa (DP – Distal phalanx).
Dây chằng tam giác (triangular ligament – trên hình atlas là “cân tam giác”) nằm giữa các gân kết hợp đoạn xa và giữ các cấu trúc này ở phía mu so với trục xoay của khớp liên đốt xa (DIP – Distal interphalangeal joint) .
Trên siêu âm, dải trung tâm có thể được quan sát trên mặt cắt dọc cho đến chỗ bám tận của nó tại nền đốt giữa (MP – Middle Phalanges), và gân tận với chỗ bám tận của nó tại đốt xa (DP – Distal phalanx) xuất hiện như các cấu trúc tăng âm băng qua mô dưới da phía trên vỏ xương tăng âm, trong khi hai dải bên hầu như không nhìn thấy được (Hình 4).
Hình 4. Hình ảnh siêu âm giải phẫu bình thường của gân tận. Hình phía trên không chú thích và hình phía dưới có chú thích. (A) Mặt cắt dọc. (B) Mặt cắt ngang. Màu xanh dương: gân duỗi; màu vàng: vỏ xương. DP, đốt xa; MP, đốt giữa.
Cuối cùng, ở phần tận cùng và mặt mu của các ngón tay, chúng ta thấy móng tay, được hình thành bởi các đơn vị móng (tấm móng, giường móng và mầm móng) và vùng quanh móng (các nếp gấp):
❖ Tấm móng (Nail plate) là một cấu trúc hai lớp bao gồm lá mu và lá bụng, bắt nguồn từ một phần ba giữa của đốt ngón tay. Các dải này được nhìn thấy trên siêu âm là hai đường tăng âm song song cách nhau bởi một khoang ảo giảm âm gọi là khoang liên bản (interplate space). Độ dày của các bản thay đổi từ 0,3 đến 0,65 mm.
❖ Giường móng (Nail bed) xuất hiện như một dải giảm âm đồng nhất nằm giữa bản móng và vỏ xương đốt xa (DP – Distal phalanx) rất giàu mạch máu trên Doppler. Độ dày trung bình của nó là 1,5 mm và nên được đo ở một phần ba giữa của đốt ngón.
❖ Mầm móng hoặc gốc móng (Nail matrix/root) nằm dưới nếp gấp gần. Nó được quan sát như một cấu trúc hình tam giác với bờ lồi ở phía gần tiếp xúc với giường móng và tăng âm hơn so với giường móng. Chiều dài của nó thay đổi từ 1 đến 5,3 mm.
❖ Các mô quanh móng (Periungual tissues) được chia theo vị trí thành nếp gấp gần (eponychium), nếp gấp bên (perionychium), hoặc nếp gấp xa (hyponychium).
Bệnh lý
Tổn thương các gân duỗi phổ biến hơn so với gân gấp do vị trí nông của chúng. Chúng thường xảy ra do chấn thương, dù là vết thương hở hay kín, và ở mức độ thấp hơn là các tổn thương tự phát thứ phát sau các quá trình viêm. Đứt gân hoàn toàn thường không dẫn đến sự co rút đáng kể do hệ thống bám tận phức tạp của chúng. Chúng tôi sẽ đề cập đến bệnh lý gân duỗi từ gần đến xa và dựa trên vị trí của chúng trong các vùng Verdan.
Vùng V: Rách dải bên (Boxer’s knuckle – ngón tay quyền anh)
Tình trạng này xảy ra do chấn thương trực tiếp (võ sĩ quyền anh) hoặc vi chấn thương lặp đi lặp lại ở khớp bàn ngón (MCP – Metacarpophalangeal joint), mặc dù nó cũng có thể gặp ở những bệnh nhân bị bệnh khớp viêm mà không có tiền sử chấn thương trước đó. Ngón tay bị ảnh hưởng nhiều nhất thường là ngón 3, với sợi ngang bên quay bị tổn thương, dẫn đến gân bị trật về phía trụ. Trên siêu âm, quan sát tốt hơn ở mặt cắt ngang, và khảo sát động là thiết yếu để chứng minh sự trật gân trong quá trình gấp – duỗi khớp bàn ngón (MCP – Metacarpophalangeal joint). Chúng ta sẽ quan sát thấy sự tăng kích thước và biến đổi cấu trúc âm của sợi ngang bị ảnh hưởng và bao khớp bên dưới. Gân duỗi có thể trông bình thường hoặc to ra với sự mất đi cấu trúc sợi nếu có rách sợi. Tăng tín hiệu mạch máu cũng có thể được quan sát trên Doppler thứ phát sau các biến đổi viêm (Hình 5).
Hình 5. Siêu âm ngón tay trên mặt cắt ngang tại mức các dải bên. (A) vị trí giải phẫu của gân duỗi trong trẽ gân duỗi (mũi tên trắng thẳng). (B) Gân duỗi bị trật về phía trụ (mũi tên trắng cong) liên quan đến tổn thương boxer’s knuckle.
Điều quan trọng cần nhớ là ngón 2 và ngón 5 có hai gân duỗi, vì vậy chúng có thể trật theo các hướng khác nhau, một về phía quay và một về phía trụ.
Vùng III: Rách dải trung tâm gân duỗi (Biến dạng ngón tay thợ khuyết – Boutonniere deformity)
Rách dải trung tâm tại chỗ bám tận ở nền đốt giữa (MP – Middle Phalanges) xảy ra sau chấn thương trực tiếp, gấp mạnh, hoặc trật khớp liên đốt gần (PIP – Proximal interphalangeal joint) ra trước (về phía lòng bàn tay). Trong giai đoạn bán cấp hoặc mạn tính của chấn thương, vì các dải bên còn nguyên vẹn, chúng trượt về phía lòng bàn tay so với trục của khớp liên đốt gần (PIP – Proximal interphalangeal joint), tạo ra một vòng khuyên mà qua đó đầu đốt giữa di chuyển, gây ra tình trạng gấp khớp liên đốt gần (PIP – Proximal interphalangeal joint) và duỗi cưỡng bức khớp liên đốt xa (DIP – Distal interphalangeal joint). Trên siêu âm, quan sát tốt hơn ở mặt cắt dọc, và khảo sát động gấp khớp liên đốt gần (PIP – Proximal interphalangeal joint) cô lập với việc khóa khớp liên đốt xa (DIP – Distal interphalangeal joint) là thiết yếu. Chúng ta sẽ quan sát thấy sự dày lên của dải gân duỗi trung tâm với cấu trúc âm không đồng nhất, có hoặc không kèm theo bong điểm bám xương tại chỗ bám tận phía xa của nó, có thể chứng minh sự mất liên tục của các sợi gân trong khảo sát động (Hình 6).
Hình 6. X-quang nghiêng ngón 5 (A) với gãy/bong điểm bám của dải trung tâm gân duỗi (mũi tên trắng). Siêu âm ngón tay trên các mặt cắt dọc (B) và ngang (C) cho thấy gãy/bong điểm bám của dải trung tâm gân duỗi (mũi tên trắng).
Vùng I: Rách gân duỗi tận (terminal extensor band rupture) (Ngón tay vồ – Mallet finger)
Rách gân tận tại chỗ bám tận vào đốt xa (DP – Distal phalanx) thường xảy ra nhất sau chấn thương kín với lực gấp cưỡng bức khớp liên đốt xa (DIP – Distal interphalangeal joint), có hoặc không kèm theo mảnh xương bong (Hình 7), dẫn đến biến dạng ngón tay vồ do mất khả năng duỗi khớp liên đốt xa (DIP – Distal interphalangeal joint).
Hình 7. Siêu âm ngón tay trên mặt cắt dọc của gân duỗi tận tại chỗ bám của nó vào đốt xa. Bên trái không chú thích và bên phải có chú thích. (A) Siêu âm bình thường với gân tận nguyên vẹn. (B) Sự mất liên tục kín đáo của gân tận tại mức đầu đốt giữa sau khi gấp thụ động khớp liên đốt xa (DIP – Distal interphalangeal joint). Màu xanh dương: gân duỗi tận; màu xám: rách gân; màu vàng: vỏ xương. DP, đốt xa; MP, đốt giữa; DIP – Distal interphalangeal joint, khớp liên đốt xa.
Trên siêu âm, quan sát tốt hơn ở mặt cắt dọc với sự tăng kích thước và biến đổi cấu trúc âm của gân tận, có hoặc không kèm theo bong điểm bám xương. Khảo sát động với gấp – duỗi thụ động khớp liên đốt xa (DIP – Distal interphalangeal joint) là thiết yếu để chứng minh các trường hợp đứt hoàn toàn. Về vùng móng, chúng tôi sẽ thảo luận bệnh lý của nó mà không đi sâu vào phần u và giả u.
Vùng gấp
Giải phẫu bình thường
Phức hợp gấp bao gồm hai gân: gân gấp các ngón nông (FDS – Flexor digitorum superficialis) và gân gấp các ngón sâu (FDP – Flexor digitorum profundus), chạy xuyên qua mặt lòng các ngón tay, bên trong ống ngón tay3, từ chỏm xương đốt bàn (metacarpal heads) đến chỗ bám tận phía xa. Ở phía gần so với đốt gần (PP – proximal phalanx), cả hai gân chạy chồng lên nhau, với gân gấp các ngón nông (FDS – Flexor digitorum superficialis) nằm ở vị trí nông hơn (về phía lòng bàn tay hơn). Tuy nhiên, tại mức đốt gần (PP – proximal phalanx), FDS chia thành hai gân nằm ở hai bên của FDP, lúc này FDP nằm ở vị trí sâu nhất (về phía lòng bàn tay) cho đến khi bám tận tại nền đốt xa (DP – Distal phalanx). Sau khi chia thành hai dải gân, FDS hợp lại ở sâu so với FDP, tạo thành một ròng rọc, bám vào một phần ba gần của đốt giữa (MP – Middle Phalanges). Tại chỗ bám, cả hai dải tạo thành một sự bắt chéo của các sợi được gọi là giao thoa Camper (Camper’s chiasm). Đôi khi, rất khó để quan sát các gân riêng biệt trên các mặt cắt dọc và ngang trên siêu âm, nhưng với khảo sát động và thao tác điều chỉnh ảnh giả do tính bất đẳng hướng, chúng ta có thể tách biệt các gân. Để khảo sát cô lập FDS, trong khảo sát động, chúng ta sẽ khóa các ngón còn lại ở tư thế duỗi bằng tay của mình, và đối với FDP, chúng ta sẽ chỉ khóa khớp liên đốt gần (PIP – Proximal interphalangeal joint).
Hình 8. Sơ đồ sự bắt chéo của các gân gấp. Màu vàng: gân gấp nông; màu xanh dương: gân gấp sâu.
Trong ống ngón tay, các bao gân có sự gia cố bằng sợi gọi là các ròng rọc giúp cố định chúng vào các đốt ngón tay và giữ các gân ở vị trí giải phẫu của chúng. Ở các ngón tay có ba đốt, chúng ta có hai loại ròng rọc: ròng rọc hình nhẫn, dày hơn và khỏe hơn (từ gần đến xa A1–A5), và ròng rọc hình chữ thập với vai trò cơ học ít hơn (từ gần đến xa C1–C3) (Hình 9). Các ròng rọc A2 và A4 là quan trọng nhất.
Hình 9. Sơ đồ các ròng rọc của bao gân gấp ở các ngón tay ba đốt với góc nhìn bên (trên) và trực diện (dưới). Ròng rọc hình nhẫn (A). Ròng rọc hình chữ thập (C).
Ở ngón tay cái (ngón 1), chúng ta có ba ròng rọc cố định: hai ròng rọc hình nhẫn (A1 và A2) và một ròng rọc chéo (C1), là phần mở rộng của cơ khép ngón cái và quan trọng nhất về mặt chức năng. Một ròng rọc hình nhẫn thứ tư biến đổi (Av) nằm xa so với A1 cũng đã được mô tả. Trên siêu âm, các ròng rọc dễ tiếp cận nhất là A1 và A2, được quan sát như một dải tuyến tính giảm âm mỏng nằm phủ lên các gân gấp, với đường kính không vượt quá 0,62 mm (Hình 10).
Hình 10. Các mặt cắt siêu âm ngang (A) và dọc (B) của ngón tay và các sơ đồ tương ứng hiển thị ròng rọc A1 ở các hình phía trên (mũi tên trắng) và ròng rọc A2 ở các hình phía dưới (đầu mũi tên). Màu đỏ: các ròng rọc; màu xanh dương: các gân gấp.
Bệnh lý
Các tổn thương gân gấp ít gặp hơn, và cơ chế tác động giống như của gân duỗi. Các tổn thương có thể xảy ra ở cả hai gân hoặc riêng lẻ. Cần lưu ý rằng trong các trường hợp đứt hoàn toàn, sẽ có sự co rút của các đầu gân, phụ thuộc vào mức độ gấp của ngón tay tại thời điểm chấn thương. Vì lý do này, Liên đoàn Quốc tế các Hiệp hội Phẫu thuật Bàn tay (IFSSH) thiết lập một sự phân chia địa hình của vùng gấp bàn tay và ngón tay (Hình 11), để cải thiện việc chẩn đoán và điều trị các tổn thương.
Hình 11. Sơ đồ các vùng gấp của bàn tay theo Liên đoàn Quốc tế các Hiệp hội Phẫu thuật Bàn tay. Vùng I, từ chỗ bám tận của gân gấp nông đến chỗ bám của gân gấp sâu; Vùng II, giữa lối vào ống ngón tay và chỗ bám của gân gấp nông; Vùng III, giữa bờ xa của dây chằng ngang cổ tay (mạc giữ gân gấp) và lối vào ống ngón tay; Vùng IV, bên dưới dây chằng ngang cổ tay; Vùng V, từ chỗ nối gân – cơ đến lối vào ống cổ tay. Chúng tôi sẽ đề cập đến bệnh lý gân gấp từ gần đến xa và dựa trên vị trí của chúng trong các vùng IFSSH (Vùng II và I).
Vùng II và I
Viêm bao gân (Tenosynovitis)
Đây là tình trạng viêm của bao gân và bản chất có thể là viêm, cơ học hoặc nhiễm trùng. Trên siêu âm, nó xuất hiện như một viền giảm âm xung quanh các gân gấp, có hình dạng chia thùy tương ứng với sự sắp xếp của các ròng rọc. Thông thường, các dấu hiệu chồng lấp nhau trong các nguyên nhân khác nhau, vì vậy chúng nên được diễn giải trong bối cảnh lâm sàng của bệnh nhân. Các dấu hiệu bổ sung như tăng sinh màng hoạt dịch (synovial proliferation), thành phần tăng âm trong bao gân, tăng tín hiệu mạch máu trên Doppler, sự hiện diện của dị vật, và vết thương da giúp đưa ra chẩn đoán chính xác (Hình 12). Hãy nhớ rằng các bao hoạt dịch ngón tay của ngón 1, 2 và 5 liên tục với bao hoạt dịch chung tại cổ tay trong quá trình thăm khám.
Hình 12. Hình ảnh siêu âm toàn cảnh ngón tay với các ví dụ về viêm bao gân không chú thích (trái) và có chú thích (phải). (A) Viêm bao gân nhiễm trùng sau khi bị mèo cắn với sự tăng kích thước bao gân và chứa dịch bên trong (mũi tên trắng và cam). (B) Viêm bao gân do bệnh khớp tinh thể (gút) với thành phần tăng âm bên trong bao gân cho thấy hình ảnh bão tuyết (đầu mũi tên và màu cam). DP – Distal phalanx, đốt xa; MP – Middle Phalanges, đốt giữa; PP – proximal phalanx, đốt gần.
Rách ròng rọc (Ngón tay người leo núi – Climber’s finger)
Tổn thương các ròng rọc, cả do vận động quá mức và đứt hoàn toàn, rất phổ biến trong môn leo núi, nơi vận động viên đặt toàn bộ trọng lượng lên các ngón tay trong khi bám, gây tải trọng lên hệ thống ròng rọc lên đến 700 N. Chúng cũng đã được mô tả trong các môn thể thao khác. Chúng thường gặp hơn ở ngón 2 và ngón 4 và tại các ròng rọc A2 và A4. Các tổn thương này có thể đơn độc hoặc kết hợp. Trong trường hợp sau, khi rách hoàn toàn các ròng rọc A2, A3 và A4 kết hợp, chúng ta có thể quan sát rõ ràng biến dạng dây cung (bowstring deformity) của ngón tay khi thăm khám lâm sàng. Siêu âm động đã cho thấy độ nhạy 98% và độ đặc hiệu 100% trong việc phát hiện tổn thương ròng rọc ngón tay. Hình ảnh chẩn đoán là khoảng cách lớn hơn 1 mm giữa gân gấp và vỏ xương đốt ngón tay, điều này trở nên rõ ràng hơn trong khảo sát động với động tác gấp đối kháng, và càng nhiều ròng rọc bị tổn thương thì dấu hiệu càng rõ rệt. Phù nề mô mềm và tăng tín hiệu Doppler ở các mô mềm lân cận cũng có thể được quan sát (Hình 13).
Hình 13. Mặt cắt siêu âm dọc ngón tay. (A) Rách ròng rọc A2 và A3 với khoảng cách >1 mm của gân gấp so với vỏ xương trong khi gấp đối kháng (dấu thập vàng). (B) Bên lành đối diện.
Ngón tay lò xo (Trigger finger)
Ngón tay lò xo là một rối loạn bàn tay phổ biến đặc trưng bởi sự kẹt, bật, hoặc khóa của gân gấp ngón tay bị ảnh hưởng. Nguy cơ mắc ngón tay lò xo trong suốt cuộc đời là 2% đến 3%. Nó được coi là viêm bao gân hẹp của ròng rọc A1, tạo ra xung đột không gian giữa bao gân và gân. Xung đột này gây ma sát và viêm gân và ròng rọc cho đến khi hiện tượng bật lò xo xảy ra với tiếng kêu đau đớn khi duỗi thụ động. Nguyên nhân của nó còn gây tranh cãi và nó thường ảnh hưởng đến ngón 1, 3 và 4 thường xuyên hơn. Trên siêu âm, chúng ta quan sát thấy sự dày lên của ròng rọc A1 (>0,62 mm), có hoặc không kèm theo tăng tín hiệu Doppler và tăng kích thước của gân lân cận. Chúng ta cũng có thể quan sát sự hiện diện của nang và dày dạng nốt của bao gân (Hình 14).
Hình 14. Siêu âm ngón tay. (A) Mặt cắt dọc cho thấy tăng kích thước các gân gấp ở phía xa so với ròng rọc (mũi tên trắng). (B) Mặt cắt ngang cho thấy sự dày lên của ròng rọc (đầu mũi tên).
Vùng I: Gân gấp các ngón sâu đoạn xa (Jersey finger – Ngón tay áo đấu)
Tổn thương FDP xảy ra trong quá trình gấp chủ động ngón tay và sau đó bị duỗi quá mức thụ động đột ngột. Nó thường xảy ra trong các môn thể thao va chạm như bóng bầu dục, do đó có tên gọi này, khi ngón tay bị mắc vào áo đấu của đối thủ. Nó có thể có hoặc không liên quan đến mảnh xương bị bong và co rút gân. Các ngón tay bị ảnh hưởng nhiều nhất là ngón 3 và 4. Trên siêu âm, các vết rách bán phần cho thấy sự tăng kích thước và biến đổi cấu trúc âm của gân, trong khi các vết rách hoàn toàn cho thấy sự bất thường của vỏ xương với có hoặc không có mảnh bong, co rút gân với bao gân trống rỗng, và bóng lưng rõ rệt tại mỏm cụt gân (11) (Hình 15).
Hình 15. Siêu âm ngón tay. (A) Các mặt cắt dọc cho thấy sự vắng mặt của gân sâu ở vùng xa của ngón tay (mũi tên trắng) trong hình trên và bên lành đối diện trong hình dưới. (B) Một trường hợp khác của jersey finger trên mặt cắt ngang cho thấy gân ở vị trí của nó trong hình trên và sự vắng mặt của gân sâu trong hình dưới (đầu mũi tên). US, siêu âm.
Khớp
Giải phẫu bình thường
Các khớp bàn ngón (MCP – Metacarpophalangeal joint) và liên đốt gần (PIP – Proximal interphalangeal joint) là khớp động kiểu bản lề với khả năng gấp và duỗi, được ổn định bởi tấm gan tay (volar plate) và các dây chằng bên (collateral ligaments – CL).
Có hai loại CL: CL chính và CL phụ. CL chính căng khi gấp, ngăn ngừa sự lệch về phía quay và trụ tại khớp. Các CL phụ có chỗ bám ở phía lòng bàn tay nơi chúng hòa nhập với tấm gan tay và căng khi duỗi.
Các CL của khớp liên đốt gần (PIP – Proximal interphalangeal joint) có thể tiếp cận được bằng siêu âm và được khảo sát tốt nhất trên mặt cắt dọc, xuất hiện như một dải tuyến tính giảm âm băng qua khớp. Việc thăm khám các dây chằng khớp bàn ngón (MCP – Metacarpophalangeal joint) bị giới hạn ở mặt cắt ngang, ngoại trừ ngón 1, dây chằng bên quay của ngón 2, và dây chằng bên trụ của ngón 5.
Ở ngón 1, khớp bàn ngón (MCP – Metacarpophalangeal joint) được gia cố bởi các CL, phức hợp tấm gan tay/xương vừng, và cân cơ khép chạy phía trên dây chằng bên trụ (UCL), có thể được phân biệt trên siêu âm như một dải mỏng bao phủ UCL. Tấm gan tay (Volar plate) là một cấu trúc sụn sợi có chỗ bám lỏng lẻo ở phía gần trên chỏm đốt gần (PP) và chỗ bám chắc chắn ở phía xa trên nền đốt xa (DP – Distal phalanx). [Lưu ý: trong đoạn này tác giả viết “distal insertion on the base of the DP” có vẻ nhầm lẫn về giải phẫu với khớp liên đốt xa (DIP – Distal interphalangeal joint) hoặc đốt giữa (MP – Middle Phalanges), thông thường Volar plate khớp liên đốt gần (PIP – Proximal interphalangeal joint) bám vào nền đốt giữa (MP – Middle Phalanges). Tuy nhiên tôi dịch sát nghĩa văn bản gốc là DP]. Trên siêu âm, nó xuất hiện như một cấu trúc hình tam giác, tăng âm nằm giữa khớp và các gân gấp (Hình 16).
Hình 16. Siêu âm ngón tay trên các mặt cắt ngang (hình trên) và dọc (hình dưới), giải phẫu bình thường tấm gan tay (mũi tên trắng). Màu xanh dương: tấm gan tay; màu trắng: sụn; màu vàng: vỏ xương. US, siêu âm.
Bệnh lý
Rách tấm gan tay (Volar plate)
Tổn thương này phổ biến hơn ở khớp liên đốt gần (PIP – Proximal interphalangeal joint) và xảy ra do cơ chế duỗi quá mức và/hoặc trật khớp ra sau (về phía mu) của khớp, dẫn đến biến dạng gấp. Chúng có thể liên quan đến mảnh xương bị bong tại chỗ bám tận phía xa. Trên siêu âm, nó biểu hiện bằng sự mất hình thái tam giác và biến đổi cấu trúc âm (echostructure). Thực hiện khảo sát động với duỗi quá mức thụ động khớp liên đốt gần (PIP – Proximal interphalangeal joint) hỗ trợ chẩn đoán các vết rách hoàn toàn (Hình 17).
Hình 17. Siêu âm ngón tay trên mặt cắt dọc. (A) Rách tấm gan tay kèm bong mảnh xương tại chỗ bám tận phía xa (mũi tên trắng). (B) Bên lành đối diện.
Dây chằng bên trụ (UCL) của ngón 1 (Skier’s thumb/Ranger’s thumb và tổn thương Stener)
Tổn thương UCL của ngón 1 xảy ra tại chỗ bám tận phía xa do dạng quá mức kèm duỗi quá mức khớp bàn ngón (MCP – Metacarpophalangeal joint). Khi gân vẫn ở vị trí giải phẫu, điều trị bảo tồn có thể phù hợp, gọi là ngón tay cái của người trượt tuyết (skier’s thumb) hoặc người bảo vệ rừng (ranger’s thumb). Tuy nhiên, nếu dây chằng di lệch và cân cơ khép kẹt giữa nó và chỗ bám tận phía xa, đây được coi là tổn thương Stener, cần điều trị phẫu thuật. Trên siêu âm, chúng ta quan sát thấy các tổn thương bán phần hoặc hoàn toàn không di lệch với sự dày lên của UCL, biến đổi cấu trúc âm, và tăng tín hiệu Doppler. Các vết rách di lệch xuất hiện như một khối tròn giảm âm ở phía gần so với khớp, tương ứng với đầu bị di lệch và co rút của UCL nằm trên cân cơ khép, tạo thành “dấu hiệu yo-yo”. Khảo sát động với gấp thụ động khớp bàn ngón (MCP – Metacarpophalangeal joint) để di chuyển cân cơ khép hỗ trợ chẩn đoán (Hình 18).
Hình 18. Siêu âm dọc dây chằng bên trụ ngón 1 với tổn thương Stener. (A) Không chú thích. (B) Có chú thích. Màu đỏ: mạc cơ khép; màu xanh dương: UCL bị co rút “dấu hiệu yo-yo”; màu vàng: vỏ xương. PP, đốt gần; M, xương bàn tay; UCL, dây chằng bên trụ.
U và Giả u
Nang hoạt dịch (Ganglions)
Chúng đại diện cho tổn thương phổ biến nhất ở bàn tay và ngón tay. Nang hoạt dịch là các tổn thương dạng nốt cứng do chứa chất nhầy và thường nằm ở vùng lòng bàn tay của các gân và khớp ngón tay. Chúng phổ biến hơn ở người trẻ tuổi và gặp ở nữ giới nhiều gấp ba lần nam giới. Trên siêu âm, nang hoạt dịch xuất hiện như các khối dạng nốt hoặc nhiều vòng trống âm với tăng âm phía sau và không có tín hiệu Doppler. Chúng có thể có các vách mỏng và hồi âm bên trong. Điều quan trọng là cố gắng chứng minh cổ/sự thông thương của chúng với khớp hoặc bao gân (Hình 19).
Hình 19. Siêu âm ngón tay trên mặt cắt dọc. (A) Nang hoạt dịch ở mặt mu khớp DIP (mũi tên trắng) thứ phát sau thoái hóa khớp liên quan đến giường móng (ngôi sao trắng). (B) Nang hoạt dịch bao gân gấp (đầu mũi tên) tại mức ròng rọc A2. DP, đốt xa; MP, đốt giữa; PP, đốt gần; US, siêu âm; DIP, khớp liên đốt xa.
U xơ cân gan tay (Palmar fibromatosis) (Bệnh Dupuytren)
Đây là loại u xơ phổ biến nhất, xảy ra ở khoảng 1–2% dân số nói chung và có thể bị hai bên trong 42–60% các trường hợp. Nó phổ biến ở người cao tuổi và khu trú tại nền ngón 4 và 5. Khi thăm khám lâm sàng, nó xuất hiện như các nốt dưới da trên bề mặt lòng bàn tay, tiến triển chậm thành các thừng xơ và gây co kéo da và gân gấp, dẫn đến co rút gấp ngón tay. Trên siêu âm, u xơ gan tay xuất hiện như sự dày lên dạng nốt giảm âm của cân gan tay nằm giữa da và các gân gấp (Hình 20). Chúng thường không tăng sinh mạch đáng kể trên Doppler. Khảo sát động cho thấy sự dính giữa u xơ cân gan tay và gân gấp trong các cử động ngón tay.
Hình 20. Siêu âm ngón tay trên mặt cắt dọc. (A) Hình ảnh toàn cảnh cho thấy một dải thẳng giảm âm nằm giữa mô dưới da và gân gấp liên quan đến u xơ cân gan tay (mũi tên trắng). (B) U xơ cân gan tay chi tiết hơn.
Dị vật (Foreign bodies)
Dị vật rất phổ biến ở bàn tay và ngón tay, biểu hiện trên lâm sàng như các khối/tổn thương dạng nốt, vì chúng thường liên quan đến u hạt do phản ứng dị vật. Trên siêu âm, dị vật xuất hiện tăng âm với các hình dạng khác nhau và xảo ảnh đa âm phản hồi (reverberation artifacts) ở các mức độ khác nhau tùy thuộc vào vật liệu cấu tạo nên chúng. Chúng thường liên quan đến một cấu trúc tròn giảm âm quanh tổn thương với tăng tín hiệu Doppler, liên quan đến u hạt do phản ứng dị vật (Hình 21).
Hình 21. Siêu âm ngón 1 tay trái trên mặt cắt ngang (A) và dọc (B) cho thấy dị vật (mũi tên trắng) liên quan đến viền giảm âm xung quanh nó liên quan đến u hạt do phản ứng dị vật. US, siêu âm.
U tế bào khổng lồ (Giant cell tumor)
Đây là khối u tân sinh thực sự phổ biến nhất ở bàn tay và đại diện cho sự mở rộng ngoài khớp của viêm bao hoạt dịch lông nốt sắc tố. Nó ảnh hưởng đến bệnh nhân từ 30 đến 50 tuổi, hơi phổ biến hơn ở phụ nữ. U tế bào khổng lồ là các khối đặc phát triển chậm ở mặt lòng của các ngón tay, gây di lệch các cấu trúc lân cận và gây bào mòn xương trong 10–50% các trường hợp. Trên siêu âm, chúng xuất hiện như các tổn thương đặc, hình bầu dục hoặc nhiều vòng, ranh giới rõ, giảm âm, nằm trong mối liên hệ mật thiết với gân, với các mức độ mạch máu khác nhau trên chế độ Doppler (Hình 22).
Hình 22. U tế bào khổng lồ. (A) Siêu âm mặt cắt ngang các ngón tay, không chú thích phía trên và có chú thích phía dưới, cho thấy một tổn thương giảm âm đặc không có dòng chảy mạch máu trên chế độ Doppler (màu cam) gây bào mòn vỏ xương. (B) X-quang ngón tay cùng ca bệnh như A, không chú thích bên trái và có chú thích bên phải, chứng minh sự tăng mô mềm (màu vàng) và bào mòn xương (đầu mũi tên/màu cam). (C) Siêu âm mặt cắt ngang các ngón tay từ một ca GCT khác, không chú thích phía trên và có chú thích phía dưới, tiết lộ mối liên hệ mật thiết của tổn thương (màu cam) với các gân gấp (màu xanh dương). GCT, u tế bào khổng lồ.
U cuộn mạch (Glomus tumor)
Đây là u mô thừa (hamartoma) của thể cuộn mạch (glomus body), là một loại cầu nối động tĩnh mạch đặc biệt nằm ở lớp hạ bì để điều nhiệt. Có đến 75% u cuộn mạch nằm ở bàn tay, và tới 65% xảy ra ở đầu ngón tay, chủ yếu ở khoang dưới móng, dẫn đến biến dạng và đổi màu móng bên trên. Về mặt lâm sàng, chúng biểu hiện với cơn đau không chịu nổi và nhạy cảm với nhiệt độ. Trên siêu âm, chúng xuất hiện như một nốt giảm âm nhỏ ranh giới rõ dưới giường móng liên quan đến bào mòn xương của đốt xa lân cận và tăng nhiều tín hiệu mạch máu trên Doppler (Hình 23).
Hình 23. Siêu âm ngón tay tại ngang mức móng. (A) Mặt cắt dọc với tổn thương dạng nốt giảm âm trong giường móng (mũi tên trắng). (B) Mặt cắt ngang có (trên) và không có (dưới) chế độ Doppler cho thấy dòng chảy mạch máu rõ rệt, liên quan đến u cuộn mạch (đầu mũi tên). US, siêu âm.
Kết luận
Kể từ khi phát hiện ra sóng siêu âm vào năm 1974 và sự áp dụng sau đó như một phương pháp chẩn đoán và điều trị, siêu âm đã trải qua sự tiến hóa và phát triển đáng kể, biến nó thành phương pháp hình ảnh được sử dụng rộng rãi nhất cả trong và ngoài chuyên ngành chẩn đoán hình ảnh, chẳng hạn như trong lĩnh vực gây tê vùng. Nhờ sự phát triển này, nó nên được coi là kỹ thuật được lựa chọn để chẩn đoán các bệnh lý ở các cấu trúc nhỏ và nông, chẳng hạn như các ngón tay. Tuy nhiên, điều quan trọng cần nhớ là đây là một kỹ thuật phụ thuộc vào người thực hiện, và sự hiểu biết thấu đáo về giải phẫu và kỹ thuật thăm khám là cần thiết để có chẩn đoán chính xác.
| Từ | Phiên âm (OALD/Medical) | Nghĩa |
| operator-dependent | /ˈɑːpəreɪtər dɪˈpendənt/ | phụ thuộc người thực hiện |
| phalanx (pl. phalanges) | /ˈfeɪlæŋks/ | đốt ngón tay |
| proximal phalanx (PP) | /ˈprɑːksɪml ˈfeɪlæŋks/ | đốt gần |
| middle phalanx (MP) | /ˈmɪdl ˈfeɪlæŋks/ | đốt giữa |
| distal phalanx (DP) | /ˈdɪstl ˈfeɪlæŋks/ | đốt xa |
| metacarpal | /ˌmetəˈkɑːrpl/ | xương bàn tay |
| metacarpophalangeal (MCP) | /ˌmetəˌkɑːrpoʊfəˈlændʒiəl/ | khớp bàn ngón |
| proximal interphalangeal (PIP) | /ˈprɑːksɪml ˌɪntərfəˈlændʒiəl/ | khớp liên đốt gần |
| distal interphalangeal (DIP) | /ˈdɪstl ˌɪntərfəˈlændʒiəl/ | khớp liên đốt xa |
| volar plate | /ˈvoʊlər pleɪt/ | tấm gan tay |
| collateral ligament | /kəˈlætərəl ˈlɪɡəmənt/ | dây chằng bên |
| ulnar collateral ligament (UCL) | /ˈʌlnər kəˈlætərəl ˈlɪɡəmənt/ | dây chằng bên trụ |
| carpal annular ligament | /ˈkɑːrpl ˈænjələr ˈlɪɡəmənt/ | dây chằng ngang cổ tay |
| extensor tendon | /ɪkˈstensər ˈtendən/ | gân duỗi |
| extensor hood | /ɪkˈstensər hʊd/ | trẽ gân duỗi |
| sagittal bands | /ˈsædʒɪtl bændz/ | các sợi ngang |
| central band | /ˈsentrəl bænd/ | dải trung tâm / dải giữa |
| lateral band | /ˈlætərəl bænd/ | dải bên |
| conjoint tendon | /kənˈdʒɔɪnt ˈtendən/ | gân kết hợp |
| terminal tendon | /ˈtɜːrmɪnl ˈtendən/ | gân tận |
| triangular ligament | /traɪˈæŋɡjələr ˈlɪɡəmənt/ | dây chằng tam giác |
| flexor digitorum superficialis | /ˈfleksər ˌdɪdʒɪˈtɔːrəm ˌsuːpərˌfɪʃiˈælɪs/ | gân gấp các ngón nông (FDS) |
| flexor digitorum profundus | /ˈfleksər ˌdɪdʒɪˈtɔːrəm prəˈfʌndəs/ | gân gấp các ngón sâu (FDP) |
| camper’s chiasm | /ˈkæmpərz ˈkaɪæzəm/ | giao thoa Camper |
| digital canal | /ˈdɪdʒɪtl kəˈnæl/ | ống ngón tay |
| annular pulley (A1-A5) | /ˈænjələr ˈpʊli/ | ròng rọc hình nhẫn |
| cruciate pulley (C1-C3) | /ˈkruːʃiət ˈpʊli/ | ròng rọc hình chữ thập |
| nail unit | /neɪl ˈjuːnɪt/ | đơn vị móng |
| nail plate | /neɪl pleɪt/ | bản móng |
| nail bed | /neɪl bed/ | giường móng |
| nail matrix | /neɪl ˈmeɪtrɪks/ | mầm móng / giường móng sinh trưởng |
| periungual | /ˌperiˈʌŋɡwəl/ | quanh móng |
| eponychium | /ˌepəˈnɪkiəm/ | nếp gấp móng gần |
| hyponychium | /ˌhaɪpoʊˈnɪkiəm/ | nếp gấp móng xa |
| overuse | /ˌoʊvərˈjuːs/ | vận động quá mức / quá tải |
| avulsion | /əˈvʌlʃn/ | bong / nhổ bật (xương/gân) |
| rupture | /ˈrʌptʃər/ | đứt / rách |
| retraction | /rɪˈtrækʃn/ | co rút |
| boxer’s knuckle | /ˈbɑːksərz ˈnʌkl/ | tổn thương khớp ngón tay võ sĩ |
| boutonniere deformity | /ˌbuːtnˈjɪr dɪˈfɔːrməti/ | biến dạng ngón tay thợ khuyết |
| mallet finger | /ˈmælɪt ˈfɪŋɡər/ | ngón tay vồ / ngón tay búa |
| jersey finger | /ˈdʒɜːrzi ˈfɪŋɡər/ | ngón tay áo đấu (đứt gân gấp sâu) |
| climber’s finger | /ˈklaɪmərz ˈfɪŋɡər/ | ngón tay người leo núi (rách ròng rọc) |
| bowstring deformity | /ˈboʊstrɪŋ dɪˈfɔːrməti/ | biến dạng dây cung |
| trigger finger | /ˈtrɪɡər ˈfɪŋɡər/ | ngón tay lò xo / ngón tay cò súng |
| skier’s thumb | /ˈskiːərz θʌm/ | ngón cái người trượt tuyết |
| stener lesion | /ˈsteɪnər ˈliːʒn/ | tổn thương Stener |
| yo-yo sign | /ˈjoʊ joʊ saɪn/ | dấu hiệu yo-yo |
| tenosynovitis | /ˌtenoʊˌsaɪnəˈvaɪtɪs/ | viêm bao gân |
| stenosing tenosynovitis | /stɪˈnoʊsɪŋ …/ | viêm bao gân hẹp |
| ganglion | /ˈɡæŋɡliən/ | nang hoạt dịch |
| palmar fibromatosis | /ˈpɑːlmər ˌfaɪbroʊməˈtoʊsɪs/ | u xơ lòng bàn tay |
| dupuytren’s disease | /duːˈpwiːtrənz dɪˈziːz/ | bệnh Dupuytren |
| giant cell tumor | /ˈdʒaɪənt sel ˈtuːmər/ | u tế bào khổng lồ |
| glomus tumor | /ˈɡloʊməs ˈtuːmər/ | u cuộn mạch |
| foreign body | /ˈfɔːrən ˈbɑːdi/ | dị vật |
| granuloma | /ˌɡrænjuˈloʊmə/ | u hạt |
| hamartoma | /ˌhæmɑːrˈtoʊmə/ | u mô thừa |
| hypoechoic | /ˌhaɪpoʊeˈkoʊɪk/ | giảm âm |
| hyperechoic | /ˌhaɪpəreˈkoʊɪk/ | tăng âm |
| anechoic | /ˌænəˈkoʊɪk/ | trống âm |
| acoustic shadowing | /əˈkuːstɪk ˈʃædoʊɪŋ/ | bóng lưng |
| acoustic enhancement | /əˈkuːstɪk ɪnˈhænsmənt/ | tăng âm phía sau |
| reverberation | /rɪˌvɜːrbəˈreɪʃn/ | đa âm phản hồi |
| vascularity | /ˌvæskjəˈlærəti/ | tưới máu / tín hiệu mạch máu |
| infiltration | /ˌɪnfɪlˈtreɪʃn/ | thâm nhiễm |
| fluid distension | /ˈfluːɪd dɪˈstenʃn/ | tụ dịch |
| intratendinous | /ˌɪntrəˈtendɪnəs/ | trong gân |